ņä£ ļĪĀ
ļ╣äņØĖļæÉ Ēśæņ░®ņ”ØņØĆ Ļ▓ĮĻĄ¼Ļ░£ņÖĆ ņŚ░ĻĄ¼Ļ░£ņØś ņāüļ░®ņŚÉņä£ Ēøäļ╣äĻ│ĄņØś ļ»ĖļČĆĻ╣īņ¦Ć ņØ┤ļź┤ļŖö ļ╣äņØĖļæÉĻ░Ć ļ│æņĀüņ£╝ļĪ£ ņóüņĢäņ¦ä Ļ▓ĮņÜ░ļź╝ ļ¦ÉĒĢ£ļŗż[1]. ļ╣äņØĖļæÉ Ēśæņ░®ņ”ØņØĆ ļ╣äņØĖļæÉļź╝ ļäōĒ׳ĻĖ░ ņ£äĒĢ£ ņłśņłĀņØä ņŗ£Ē¢ēĒĢ£ Ēøä ņ×¼Ēśæņ░®ņØ┤ ņ×”ņĢä ļ¦īņĪ▒ņŖżļ¤¼ņÜ┤ Ļ▓░Ļ│╝ļź╝ ņ¢╗ĻĖ░ ņ£äĒĢ┤ņä£ ņŚ¼ļ¤¼ ļ▓ł ņłśņłĀņØä ļ░śļ│ĄĒĢ┤ņĢ╝ ĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦Äļŗż[1,2]. Ļ▓Įļ»ĖĒĢ£ ļ░śĒØöņØś Ļ▓ĮņÜ░ļŖö ĒŖĖļ”¼ņĢöņŗ£ļåĆļĪĀ(triamcinolone)Ļ│╝ Ļ░ÖņØĆ ņŖżĒģīļĪ£ņØ┤ļō£ ņŻ╝ņ×ģņłĀņØ┤ ĒÜ©Ļ│╝ņĀüņØ╝ ņłś ņ׳ļŗż[3]. CO2 ļĀłņØ┤ņĀĆļź╝ ņØ┤ņÜ®ĒĢ£ ļ░śĒØöņØś ļ░Ģļ”¼ņłĀņØ┤ ņ×¼Ēśæņ░®ņØä ņżäņØ╝ ņłś ņ׳ļŗżļŖö ļ│┤Ļ│ĀļÅä ņ׳ņ£╝ļ®░[4] ĻĘĖ ņÖĖņŚÉ Ēśæņ░® ļČĆņ£äņØś ņĀłņĀ£, ņŖżĒģÉĒŖĖ ņéĮņ×ģņłĀ ļō▒ņØś ļŗżņ¢æĒĢ£ ņ╣śļŻīļ▓ĢņØ┤ ņŗ£ļÅäļÉśĻ│Ā ņ׳ņ£╝ļéś, ņłśņłĀ Ēøä ņ×¼Ēśæņ░®ņØś ļ╣łļÅäĻ░Ć ļåÆļŗż[1,2]. ņ£äņÖĆ Ļ░ÖņØĆ ļŗżņ¢æĒĢ£ ņłĀņŗØļōżņØś Ļ│ĄĒåĄļÉ£ ņ¤üņĀÉņØĆ ņ×¼Ēśæņ░®ņØś ĒÖĢļźĀņØä ņżäņØ┤ļŖö Ļ▓āņØ┤ļŗż.
ļ╣äņżæĻ▓® ļÅÖļ¦źņØ┤ ĒśłņĢĪņØä Ļ│ĄĻĖēĒĢśļŖö ļ╣äņżæĻ▓® Ēö╝ĒīÉņØä ņØ┤ņÜ®ĒĢ£ Ēö╝ĒīÉņłĀņØĆ ļŗżņ¢æĒĢ£ ļæÉĻ░£ņĀĆ ņłśņłĀņŚÉņä£ ņé¼ņÜ®ļÉśĻ│Ā ņ׳ļŗż. ņĄ£ĻĘ╝ ļé┤ņŗ£Ļ▓Į ļČĆļ╣äļÅÖ ņłśņłĀņŚÉņä£ ņĀäļæÉļÅÖ ļ░░ņĢĪ ĒåĄļĪ£ņØś ņ×¼Ēśæņ░®ņØä ļ░®ņ¦ĆĒĢśĻĖ░ ņ£äĒĢ┤ ļ╣äņżæĻ▓® Ēö╝ĒīÉņłĀņØä ņé¼ņÜ®ĒĢśņŚ¼ ņä▒Ļ│ĄĒĢ£ Ļ▓░Ļ│╝ ļśÉĒĢ£ ļ│┤Ļ│ĀļÉśņ¢┤ ļ╣äņżæĻ▓® Ēö╝ĒīÉņłĀņØ┤ ņ×¼Ēśæņ░®ņØä ļ░®ņ¦ĆĒĢśļŖöļŹ░ ĒÜ©Ļ│╝ņĀüņØĖ ņ╣śļŻīņ×äņØä ņŗ£ņé¼ĒĢśĻ│Ā ņ׳ļŗż[5]. ĻĘĖļ¤¼ļéś ļ╣äņżæĻ▓® Ēö╝ĒīÉņłĀņØä ĒåĄĒĢ┤ ļ╣äņØĖļæÉ Ēśæņ░®ņØä ņ╣śļŻīĒĢ£ ņ”ØļĪĆļŖö ļ│┤Ļ│ĀļÉ£ ļ░öĻ░Ć ņŚåļŗż. ņØ┤ņŚÉ ņĀĆņ×ÉļōżņØĆ ļ╣äņØĖļæÉ Ēśæņ░®ņ”Øņ£╝ļĪ£ ņłśņ░©ļĪĆ ņłśņłĀņĀü ņ╣śļŻī Ēøä ņ×¼ļ░£ĒĢ£ ļæÉ ļ¬ģņØś ĒÖśņ×Éļź╝ ļ╣äņżæĻ▓® Ēö╝ĒīÉņłĀņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņ×¼Ēśæņ░® ņŚåņØ┤ ņä▒Ļ│ĄņĀüņ£╝ļĪ£ ņ╣śļŻīĒĢśņśĆĻĖ░ņŚÉ ļ│┤Ļ│ĀĒĢśļŖö ļ░öņØ┤ļŗż.
ņ”Ø ļĪĆ
ņ”Ø ļĪĆ 1
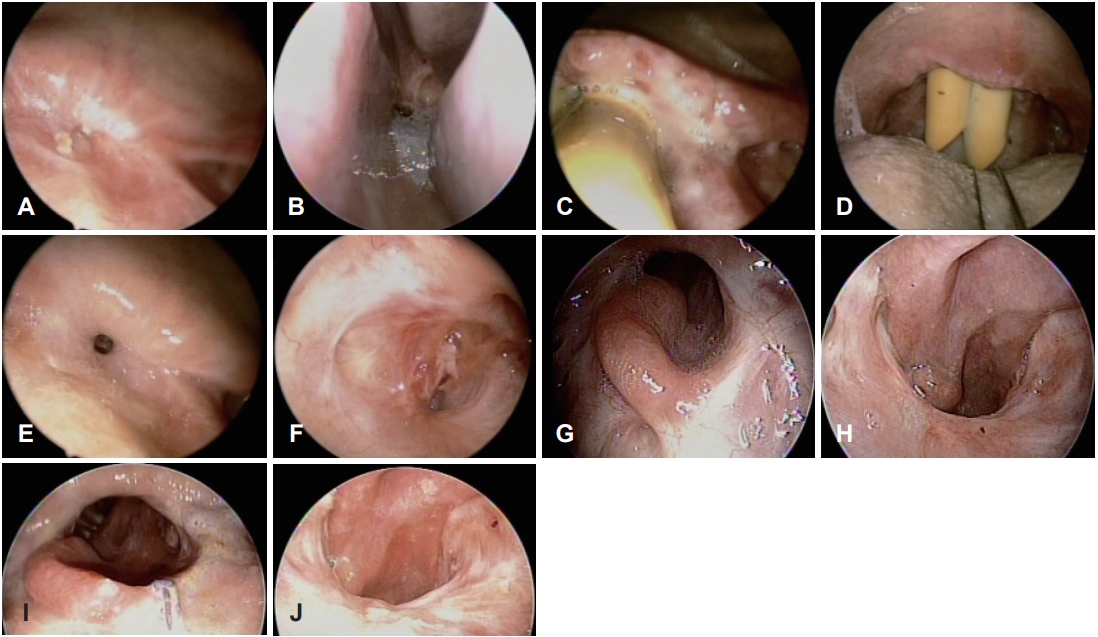
62ņäĖ ņŚ¼ņ×ÉĻ░Ć ļé┤ņøÉ 1ļģä ņĀäļČĆĒä░ ņŗ¼ĒĢ┤ņ¦ĆļŖö ņĮöļ¦ēĒלņØä ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. ņłśņ¢æņä▒ ļ╣äļŻ©, Ēøäļ╣äļŻ©, ĒøäĻ░ü ņĀĆĒĢśĻ░Ć ļÅÖļ░śļÉśņŚłņ£╝ļ®░, ļÅÖļ░śļÉ£ ĻĘĆ ņ”ØņāüņØĆ ņŚåņŚłļŗż. ņÖĖļČĆ ļ│æņøÉņŚÉņä£ ļ╣äņØĖļæÉ Ēśæņ░®ņ”Øņ£╝ļĪ£ ņ¦äļŗ©ļ░øĻ│Ā ļé┤ņøÉ 3Ļ░£ņøö ņĀä ļ╣äņØĖļæÉ ĒÅÉņćä ņ×¼Ļ▒┤ņłĀņØä ļ░øņĢśņ£╝ļéś, ĻĖ░ļĪØņØä ĒÖĢņØĖĒĢĀ ņłś ņŚåņ¢┤ ņÖĖļČĆ ļ│æņøÉņŚÉņä£ ņŗ£Ē¢ēĒĢ£ ņłĀņŗØņŚÉ ļīĆĒĢ£ ņĀĢļ│┤ļŖö ņĢī ņłś ņŚåņŚłļŗż. ņØ┤Ēøä ĒÖśņ×ÉļŖö ņĮöļ¦ēĒלņØ┤ ņ×¼ļ░£ĒĢśņŚ¼ ļé┤ņøÉĒ¢łļŗż. ļ╣äņØĖļæÉ ĒÅÉņćä ņ×¼Ļ▒┤ņłĀ ņÖĖņØś ņłśņłĀļĀźņØĆ ņŚåņŚłņ£╝ļ®░, ļ░®ņé¼ņäĀ ņ╣śļŻīņØś Ļ│╝Ļ▒░ļĀź ļśÉĒĢ£ ņŚåņŚłļŗż. ļé┤ņŗ£Ļ▓Į Ļ▓Ćņ¦ä ņŗ£ ļ╣äņØĖļæÉ ļČĆņ£äņØś Ēśæņ░® ņåīĻ▓¼ņØ┤ ļ│┤ņśĆĻ│Ā(Fig. 1A and B), ņÖĖļČĆ ļ│æņøÉņŚÉņä£ ņŗ£Ē¢ēĒĢ£ ņ╗┤Ēō©Ēä░ļŗ©ņĖĄņ┤¼ņśüņŚÉņä£ļÅä Ļ░ÖņØĆ ņåīĻ▓¼ņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż. ļźśļ©ĖĒŗ░ņ”ś Ļ┤ĆļĀ© ņ¦łĒÖśņØś Ļ░ĆļŖźņä▒ņØä Ļ░Éļ│äĒĢśĻĖ░ ņ£äĒĢ┤ņä£ ļé┤Ļ│╝ Ēśæņ¦ä ņŗ£Ē¢ēĒĢśņŚÉ ļźśļ©ĖĒŗ░ņ”ś ņ¦łĒÖśĻ│╝ Ļ┤ĆļĀ©ļÉ£ ņŗżĒŚśņŗż Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒ¢łņ£╝ļéś, ĒŖ╣ņØ┤ ņåīĻ▓¼ņØĆ ĒÖĢņØĖļÉśņ¦Ć ņĢŖņĢśļŗż.
ļö░ļØ╝ņä£ ĒŖ╣ļ░£ņä▒ ļ╣äņØĖļæÉ Ēśæņ░®ņ”ØņØ┤ ņØśņŗ¼ļÉśņŚłĻ│Ā, ņØ┤ņŚÉ ņĀäņŗĀļ¦łņĘ©ĒĢśņŚÉ ļ╣äņØĖļæÉ ņ×¼Ļ▒┤ņłĀņØä Ļ│äĒÜŹĒĢśņśĆļŗż. ņłśņłĀ ļŗ╣ņŗ£ ļ╣äņØĖļæÉ ļČĆņ£äļŖö ņŗ¼ĒĢ£ Ēśæņ░®ņ£╝ļĪ£ ņØĖĒĢ┤ ņĀäĒśĆ ĒåĄĒĢĀ ņłś ņ׳ļŖö Ļ│ĄĻ░äņØ┤ ņŚåļŖö ņāüĒā£ņśĆļŗż. ņ¦æĻ▓ī(forceps)ļź╝ ņØ┤ņÜ®ĒĢ┤ Ēøäļ╣äĻ░ĢņØś Ļ│ĄĻ░äņØä ļäōĒśĆ ņżĆ ĒøäņŚÉ ņĪ░ņ¦üņĀłņéŁĻĖ░ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ Ēøäļ╣äĻ░Ģ ņĪ░ņ¦üņØä ņĀ£Ļ▒░ĒĢśĻ│Ā ļ╣äĻ░Ģ ĒåĄļĪ£(RuschŌōć Nasal Airways, TeleflexŌōć, Morrisville, NC, USA)ļź╝ ņ¢æņ¬ĮņŚÉ ņĀüņÜ®ĒĢ£ Ēøä ņłśņłĀņØĆ ņóģļŻīĒĢśņśĆļŗż. ņłśņłĀ ņŗ£ ņŗ£Ē¢ēĒĢ£ ļ╣äņØĖļæÉ ņĪ░ņ¦üņØś ļ│æļ”¼ĒĢÖņĀü Ļ▓Ćņé¼ņŚÉņä£ļŖö ļ¦īņä▒ ņŚ╝ņ”Ø ņåīĻ▓¼ņØ┤ ĒÖĢņØĖļÉśņŚłļŗż. ņØ┤Ēøä ĒÖśņ×ÉļŖö ļ╣äĻ░Ģ ĒåĄļĪ£ļź╝ ņ£Āņ¦ĆĒĢśļ®░ ņĮöļ¦ēĒל ļō▒ņØś ļČłĒÄĖĻ░É ņŚåņØ┤ ņłśņłĀ Ēøä 3Ļ░£ņøöĻ╣īņ¦Ć ņ¦Ćļāłņ£╝ļéś(Fig. 1C and D), ņłśņłĀ Ēøä 3Ļ░£ņøöņ¦Ė ļ╣äņØĖļæÉ ļé┤ ņØ┤ļ¼╝Ļ░ÉĻ│╝ ĒåĄņ”ØņØ┤ ļ░£ņāØĒĢśņŚ¼ ļ╣äņØĖļæÉ Ļ│ĄĻ░äņØä ņ£Āņ¦ĆĒĢśĻ│Ā ņ׳ļŹś ļ╣äĻ░Ģ ĒåĄļĪ£ļź╝ ņĀ£Ļ▒░ĒĢśņśĆļŗż. ļ╣äĻ░Ģ ĒåĄļĪ£ļź╝ ņĀ£Ļ▒░ĒĢ£ņ¦Ć 2ņŻ╝ Ēøä ļé┤ņŗ£Ļ▓Į Ļ▓Ćņ¦äņŚÉņä£ ļ╣äņØĖļæÉĻ░Ć ļŗżņŗ£ Ēśæņ░®ļÉ£ ņåīĻ▓¼ņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż(Fig. 1E and F).
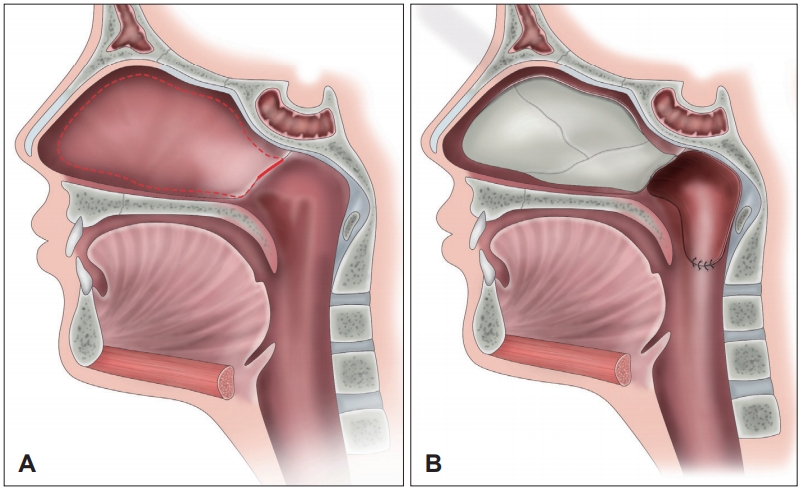
ņ▓½ ņłśņłĀ Ēøä 4Ļ░£ņøöņ¦Ė ļ╣äņżæĻ▓® Ēö╝ĒīÉņłĀņØä ņØ┤ņÜ®ĒĢ£ ļ╣äņØĖļæÉ ņ×¼Ļ▒┤ņłĀņØä Ļ│äĒÜŹĒĢśņśĆļŗż. ņĀäņŗĀļ¦łņĘ©ĒĢśņŚÉ ņłśņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ņĪ░ņ¦üņĀłņéŁĻĖ░ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņĖĪļ®┤ņ£╝ļĪ£ļŖö ņ£ĀņŖżĒāĆĒéżņśżĻ┤ĆĻ╣īņ¦Ć, Ēøäļ░®ņ£╝ļĪ£ļŖö ņØĖļæÉ ĻĘ╝ļ¦ēņØ┤ ĒÖĢņØĖļÉĀ ļĢīĻ╣īņ¦Ć ļ╣äņØĖļæÉ ņĪ░ņ¦üņØä ņĀ£Ļ▒░ĒĢśņŚ¼ Ļ│ĄĻ░äņØä ļäōĒśöļŗż. ņóīņĖĪ ļ╣äņżæĻ▓® ļ»ĖļČĆ(caudal)ņØĖ Ēö╝ļČĆ-ņĀÉļ¦ē ņĀæĒĢ® ņ¦ĆņĀÉņ£╝ļĪ£ļČĆĒä░ ņŗ£ņ×æĒĢ┤ ļŗ©ĻĘ╣ ņĀäĻĖ░ņłśņłĀĻĖ░(monopolar electrosurgery)ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņŚ░Ļ│©ļ¦ēĒĢśļ®┤, Ļ│©ļ¦ēĒĢśļ®┤ņ£╝ļĪ£ ņĀæĻĘ╝ĒĢśņŚ¼ ļ╣äņżæĻ▓® Ēö╝ĒīÉņØä ļōżņ¢┤ ņś¼ļĀĖļŗż(Fig. 2A). ļ╣äņżæĻ▓® Ēö╝ĒīÉņØĆ ņĀæĒśĢĻĄ¼Ļ░£ļÅÖļ¦ź(sphenopalatine artery)ņŚÉņä£ ĒśłņĢĪņØä Ļ│ĄĻĖēļ░øņØä ņłś ņ׳ļÅäļĪØ ĒĢśņśĆņ£╝ļ®░, ļōżņ¢┤ ņś¼ļ”░ ļ╣äņżæĻ▓® Ēö╝ĒīÉņØä ĒÜīņĀäņŗ£ņ╝£ ĻĄ¼Ļ░£ļ▓ö(palatine velum)Ļ│╝ ņØĖļæÉ Ēøäļ▓ĮņØä ļŹ«ņ¢┤ņŻ╝ņŚłļŗż. Ēö╝ĒīÉņØś ņøÉņ£äļČĆņÖĆ ņØĖļæÉļ▓ĮņØä VICRYLŌōć 4-0 ļ┤ēĒĢ®ņé¼(VICRYLŌōć 4-0; EthiconŌōć, Somerville, NJ, USA)ļĪ£ ļ┤ēĒĢ®ĒĢ£ ļÆż ļ╣äņØĖļæÉ Ēī©Ēé╣ Ēøä ņłśņłĀņØä ņóģļŻīĒĢśņśĆļŗż(Fig. 2B). ņłśņłĀ 4ņØ╝ Ēøä ĒÖśņ×ÉļŖö ĒŖ╣ņØ┤ ĒĢ®ļ│æņ”Ø ņŚåņØ┤ Ēī©Ēé╣ņØä ņ£Āņ¦ĆĒĢ£ ņāüĒā£ļĪ£ Ēć┤ņøÉĒ¢łļŗż. ņłśņłĀ Ēøä 7ņØ╝ņ¦Ė ĒÖĢņØĖĒĢ£ ļ╣äņØĖļæÉ ņĪ░ņ¦üņØś ļ│æļ”¼ĒĢÖņĀü Ļ▓Ćņé¼ņŚÉņä£ļŖö ļŗ©ņł£ ņŚ╝ņ”Øņ£╝ļĪ£ ĒÖĢņØĖļÉśņ¢┤ ĒŖ╣ļ░£ņä▒ ļ╣äņØĖļæÉ Ēśæņ░®ņ”Øņ£╝ļĪ£ ĒÖĢņ¦äļÉśņŚłļŗż. ņłśņłĀ 2ņŻ╝ Ēøä ļ╣äņØĖļæÉ ļé┤ Ēī©Ēé╣ņØä ņĀ£Ļ▒░ĒĢśņśĆņ£╝ļ®░, Ēī©Ēé╣ ņĀ£Ļ▒░ Ēøä ņĮöļ¦ēĒלņØĆ ĒśĖņĀäļÉśņŚłņ£╝ļéś ņØ╝ņŗ£ņĀüņ£╝ļĪ£ ĻĄ¼Ļ░£ņØĖļæÉļČĆņĀäņ”Ø ļ░Å Ļ│╝Ļ│Ąļ¬ģņØä ĒśĖņåīĒĢśņśĆļŗż(Fig. 1G and H). ņłśņłĀ Ēøä 10Ļ░£ņøöĻ╣īņ¦Ć ņÖĖļלņŚÉņä£ ņŻ╝ĻĖ░ņĀü Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ĒĢśņśĆĻ│Ā, ņĮöļ¦ēĒל ļ░Å Ēøäļ╣äļŻ© ņ”Øņāü ņŚåņØ┤ ļ╣äņØĖļæÉ Ļ░£ļ░®ņØ┤ ņ£Āņ¦ĆļÉ£ ņāüĒā£ņśĆņ£╝ļ®░(Fig. 1I and J), ĻĄ¼Ļ░£ņØĖļæÉļČĆņĀäņ”ØĻ│╝ Ļ│╝Ļ│Ąļ¬ģ ļśÉĒĢ£ ĒśĖņĀäļÉśņŚłļŗż. Ēśäņ×¼ ņłśņłĀ Ēøä 2ļģä 3Ļ░£ņøöņØ┤ ņ¦ĆļéśĻ░ä ņāüĒā£ļĪ£, ņĀäĒÖö ņäżļ¼ĖņØä ĒåĄĒĢśņŚ¼ ĒŖ╣ļ│äĒĢ£ ņ”Øņāü ņŚåņØ┤ ņ¦Ćļé┤Ļ│Ā ņ׳ņØīņØä ĒÖĢņØĖĒĢśņśĆļŗż.
ņ”Ø ļĪĆ 2
49ņäĖ ņŚ¼ņ×ÉĻ░Ć ļé┤ņøÉ 1ļģä ņĀäļČĆĒä░ ļ░£ņāØĒĢśļŖö ņĮöļ¦ēĒלņØä ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. ĒÖśņ×ÉļŖö 2ļģä ņĀä ņä▒ļ¼Ė Ēśæņ░®ņ£╝ļĪ£ ņÖĖļČĆ ļ│æņøÉņŚÉņä£ ĒøäļæÉ ļ»ĖņäĖņłśņłĀņØä ļ░øņĢśļŹś Ļ│╝Ļ▒░ļĀź ņ׳ņŚłņ£╝ļ®░ ĻĘĖ ņÖĖņØś ņłśņłĀļĀźĻ│╝ ļ░®ņé¼ņäĀ ņĪ░ņé¼ļĀźņØĆ ņŚåņŚłļŗż. ņÖĖļČĆ ļ│æņøÉņŚÉņä£ ĒøäļæÉ ļ»ĖņäĖņłśņłĀņØä ļ░øĻ│Ā ļéśņä£ļÅä ņ×¼ļ░£ĒĢśļŖö ņä▒ļ¼Ė Ēśæņ░®ņ£╝ļĪ£ ļ│ĖņøÉņŚÉņä£ ņłśņ░©ļĪĆ ĒøäļæÉ ļ»ĖņäĖņłśņłĀņØä ļ░øņĢśļŗż. ņĮöļ¦ēĒל ņ”ØņāüņØ┤ ļÅÖļ░śļÉśņ¢┤ ņŗ£Ē¢ēĒĢ£ ļ╣äņØĖļæÉ ļé┤ņŗ£Ļ▓Į Ļ▓Ćņ¦äņŚÉņä£ ļ╣äņØĖļæÉ Ēśæņ░® ņåīĻ▓¼ Ļ┤Ćņ░░ļÉśņŚłĻ│Ā(Fig. 3A and B), ĒøäļæÉ Ļ▓Ćņ¦äņŚÉņä£ļÅä ņä▒ļ¼Ė Ēśæņ░® ņåīĻ▓¼ņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż. ļ░śļ│ĄņĀüņØĖ ņä▒ļ¼Ė Ēśæņ░®ņŚÉ ļÅÖļ░śļÉśļŖö ļ╣äņØĖļæÉ Ēśæņ░®ņ£╝ļĪ£ ļźśļ©ĖĒŗ░ņ”ś ņ¦łĒÖś Ļ░ĆļŖźņä▒ņØä Ļ░Éļ│äĒĢśĻĖ░ ņ£äĒĢ┤ ļé┤Ļ│╝ Ēśæņ¦äņØä ņŗ£Ē¢ēĒ¢łļŗż. ļźśļ©ĖĒŗ░ņ”ś ņ¦łĒÖśņŚÉ ļīĆĒĢ£ Ļ░Éļ│äņØä ņ£äĒĢ┤ Immunofluorescence antinuclear antibody(FANA), Anti-Ribonucleoprotine antibody(RNP), Anti-Smith antibody(Sm), Anti-Sjo┬©grenŌĆÖs-syndrome-related antigen A antibody(SSA), Anti-Sjo┬©grenŌĆÖs-syndrome-related antigen B(SSB), Anti-neutrophil cytoplasmic antibody(ANCA) Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒ¢łņ£╝ļéś ļ¬©ļæÉ ņØīņä▒ņ£╝ļĪ£ ĒÖĢņØĖļÉśņŚłļŗż. ļźśļ©ĖĒŗ░ņ”ś ņ¦łĒÖśĻ│╝ Ļ┤ĆļĀ©ļÉ£ ņŗżĒŚśņŗż Ļ▓Ćņé¼ņŚÉņä£ ļ¬©ļæÉ ņØīņä▒ņØ┤ņŚłņ£╝ļéś, ļ╣äņØĖļæÉļ┐É ņĢäļŗłļØ╝ ĒøäļæÉņŚÉļÅä Ēśæņ░®ņØ┤ ļ░£ņāØĒĢśļŖö ļō▒ ņŚ¼ļ¤¼ ļČĆņ£äņØś ņĀÉļ¦ēņŚÉ Ēśæņ░®ņØ┤ ļ░£ņāØĒĢ£ ņĀÉņØä ņāØĻ░üĒ¢łņØä ļĢī ņøÉņØĖļČłļ¬ģņØś ņ×ÉĻ░Ćļ®┤ņŚŁ ņ¦łĒÖśņØś Ļ░ĆļŖźņä▒ņØ┤ ņ׳ņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉśņ¢┤ ļé┤Ļ│╝ ĻČīĻ│ĀņŚÉ ļö░ļØ╝ Ļ▓ĮĻĄ¼ ņŖżĒģīļĪ£ņØ┤ļō£ņÖĆ ļ®öĒåĀĒŖĖļĀēņé¼ĒŖĖ(Methotrexate)ļź╝ Ēł¼ņĢĮĒĢśĻĖ░ ņŗ£ņ×æĒ¢łļŗż.
ļ╣äņØĖļæÉ Ēśæņ░® ņ╣śļŻīļź╝ ņ£äĒĢ┤ ņĀäņŗĀļ¦łņĘ©ĒĢśņŚÉ ļ╣äņØĖļæÉ ņ£Āņ░® ļ░Ģļ”¼ņłĀņØä ņŗ£Ē¢ēĒ¢łļŗż. ņłśņłĀ ņŗ£ ņŗ£Ē¢ēĒĢ£ Ļ▓Ćņ¦äņŚÉņä£ ļ╣äņØĖļæÉņØś ņÖäņĀä Ēśæņ░®ņåīĻ▓¼ņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż. Mc-IVOR retractor(McIVOR mouth gag; KARL STORZ SE & Co.KG, Tuttlingen, Germany)ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ĻĄ¼Ļ░ĢņØä ļ▓īļ”░ ĒøäņŚÉ ĻĄ¼Ļ░ĢņØä ĒåĄĒĢ┤ right angle forcepsļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ļ¬®ņĀ¢(uvula) ĒĢśļ░®ņØä ļ▓īļ”¼Ļ│Ā ņØ┤Ēøä CO2 ļĀłņØ┤ņĀĆļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņ£Āņ░® ļ░Ģļ”¼ņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ņØ┤Ēøä 4ļČäĻ░ä ņ£Āņ░® ļ░Ģļ”¼ ļČĆņ£äņŚÉ mitomycin C ņĢĮļ¼╝ņØä ņĀüņŗĀ Ļ▒░ņ”łļź╝ ņĀüņÜ®ĒĢśņśĆļŗż. ņłśņłĀ Ēøä 2ņØ╝ņ¦Ė ĒÖśņ×ÉļŖö ĒĢ®ļ│æņ”Ø ņŚåņØ┤ Ēć┤ņøÉĒĢśņśĆņ£╝ļ®░ ņÖĖļל ļé┤ņøÉ ņŗ£ mitomycin C ņĢĮļ¼╝ņØä ņĀüņŗĀ Ļ▒░ņ”łļź╝ ņłśņłĀ ļČĆņ£äņŚÉ ņĀüņÜ®ĒĢśļÅäļĪØ Ļ│äĒÜŹĒ¢łļŗż. ņłśņłĀ ņØ┤Ēøä 3Ļ░£ņøöĻ░ä ņÖĖļלņŚÉņä£ ļ╣äņØĖļæÉ ļČĆņ£äņŚÉ mitomycin Cļź╝ 3ĒÜī ņĀüņÜ®ĒĢśņśĆņ£╝ļ®░ ņĮöļ¦ēĒל ņ”Øņāü ņŚåņØ┤ ļé┤ņŗ£Ļ▓Į ņåīĻ▓¼ņŚÉņä£ ļ╣äņØĖļæÉ Ļ░£ļ░®ņØ┤ ņ£Āņ¦ĆļÉ£ Ļ▓āņØä ĒÖĢņØĖĒ¢łļŗż(Fig. 3C and D). ņłśņłĀ Ēøä 5Ļ░£ņøöņ¦Ė ņĮöļ¦ēĒל ņ”ØņāüņØ┤ ņ×¼ļ░£ĒĢśņśĆņ£╝ļ®░ ļé┤ņŗ£Ļ▓Į Ļ▓Ćņ¦äņŚÉņä£ ļ╣äņØĖļæÉņØś ņ×¼Ēśæņ░® ņåīĻ▓¼ņØ┤ ĒÖĢņØĖļÉśņŚłļŗż(Fig. 3E and F). ņØ┤ņŚÉ ņĀäņŗĀļ¦łņĘ©ĒĢśņŚÉ ņ£Āņ╣śĒĢ£ Ēøä ņłśņłĀņØä ņóģļŻīĒ¢łļŗż. ĒĢ£ ļŗ¼Ļ░ä ļ╣äĻ░Ģ ĒåĄļĪ£ļź╝ ņ£Āņ¦ĆĒĢ£ Ēøä ņĀ£Ļ▒░Ē¢łņ£╝ļ®░ ņØ┤Ēøä 3ļģäĻ░ä ņĮöļ¦ēĒל ņ”Øņāü ņ×¼ļ░£ ņŚåņŚłņ£╝ļ®░ ņĀĢĻĖ░ņĀü ņČöņĀüĻ┤Ćņ░░ ĒĢśļ®░ ņŗ£Ē¢ēĒĢ£ ļ╣äļé┤ņŗ£Ļ▓Į ņåīĻ▓¼ņŚÉņä£ļÅä ļ╣äņØĖļæÉņØś Ļ░£ļ░®ņØ┤ ņ£Āņ¦ĆļÉśņŚłļŗż(Fig. 3G and H). ņłśņłĀ 5ļģä Ēøä ĒÖśņ×ÉļŖö ņĮöļ¦ēĒלņØ┤ ņ×¼ļ░£ĒĢśņŚ¼ ņÖĖļלņŚÉ ņ×¼ļé┤ņøÉĒ¢łļŗż. ļé┤ņŗ£Ļ▓Į Ļ▓Ćņ¦äņŚÉņä£ ļ╣äņØĖļæÉņØś ņ×¼Ēśæņ░® ņåīĻ▓¼ņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż(Fig. 3I and J).
ļ│Ė ĒÖśņ×ÉļŖö ņłśņłĀļĀź ļ░Å ļ░®ņé¼ņäĀ ņĪ░ņé¼ļĀź ņŚåņØ┤ ļ░£ņāØĒĢ£ ĒŖ╣ļ░£ņä▒ ļ╣äņØĖļæÉ Ēśæņ░® ĒÖśņ×ÉņśĆņ£╝ļéś ņ×ÉĻ░Ćļ®┤ņŚŁ ņ¦łĒÖśĻ│╝ Ļ┤ĆļĀ©ļÉ£ Ļ▓░ņ▓┤ ņĪ░ņ¦ü Ļ┤ĆļĀ© ņ¦łĒÖśņØś Ļ░ĆļŖźņä▒ņØ┤ ņ׳ņŚłļŗż. ņØ┤ņŚÉ ņ×ÉĻ░Ćļ®┤ņŚŁ ņ¦łĒÖśņØ┤ ņØ┤ĒÖśļÉśņ¦Ć ņĢŖņØĆ Ļ▒┤Ļ░ĢĒĢ£ ļ╣äņżæĻ▓® ņĀÉļ¦ēņ£╝ļĪ£ ļ╣äņØĖļæÉļź╝ ņ×¼Ēæ£ļ®┤ĒÖö ņŗ£Ēé┤ņ£╝ļĪ£ņŹ© ņ×¼ļ░£ņØä ņśłļ░®ĒĢĀ ņłś ņ׳ņØä Ļ▓āņ£╝ļĪ£ ņśłņāüĒĢśņŚ¼ ļ╣äņżæĻ▓® Ēö╝ĒīÉņØä ņØ┤ņÜ®ĒĢ£ ļ╣äņØĖļæÉ ņ×¼Ļ▒┤ņłĀņØä ņŗ£Ē¢ēĒ¢łļŗż. ņĀäņŗĀļ¦łņĘ©ĒĢśņŚÉ ņłśņłĀņØä ņŗ£Ē¢ēĒ¢łņ£╝ļ®░ ņłśņłĀ ņŗ£ ņŗ£Ē¢ēĒĢ£ Ļ▓Ćņ¦äņŚÉņä£ ļ╣äņØĖļæÉļŖö ņÖäņĀäĒĢ£ Ēśæņ░® ņåīĻ▓¼ņØ┤ ļ│┤ņśĆļŗż. ņłśņłĀņÜ® ņ╣╝ņØä ņØ┤ņÜ®ĒĢśņŚ¼ ļ╣äņØĖļæÉļź╝ ņŚ┤ņ¢┤ņżĆ ĒøäņŚÉ ņĪ░ņ¦üņĀłņéŁĻĖ░ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņä¼ņ£ĀņĪ░ņ¦üņØä ņĀ£Ļ▒░ĒĢśņśĆļŗż. ņ”ØļĪĆ 1ņØś ĒÖśņ×ÉņŚÉņä£ ņŗ£Ē¢ēĒĢ£ ņłĀņŗØĻ│╝ Ļ░ÖņØ┤ ļ╣äņżæĻ▓® Ēö╝ĒīÉņØä ļōżņ¢┤ ņś¼ļ”░ Ēøä, Ēö╝ĒīÉņØä ĒÜīņĀäņŗ£ņ╝£ ņØĖļæÉ Ēøäļ▓ĮņØä ļŹ«ņ¢┤ņŻ╝Ļ│Ā ļ╣äņżæĻ▓® Ēö╝ĒīÉņØś ņøÉņ£äļČĆļź╝ ĻĄ¼ņØĖļæÉ ļČĆņ£äņŚÉ ļ┤ēĒĢ®ĒĢ£ ļÆż ļ╣äņØĖļæÉ Ēī©Ēé╣ Ēøä ņłśņłĀņØä ņóģļŻīĒĢśņśĆļŗż(Fig. 2). ņłśņłĀ 4ņØ╝ Ēøä ĒÖśņ×ÉļŖö ĒŖ╣ņØ┤ ĒĢ®ļ│æņ”Ø ņŚåņØ┤ Ēī©Ēé╣ņØä ņ£Āņ¦ĆĒĢ£ ņāüĒā£ļĪ£ Ēć┤ņøÉĒ¢łļŗż. ņłśņłĀ Ēøä 10ņØ╝ņ¦Ė ļ╣äņØĖļæÉ Ēī©Ēé╣ņØä ņĀ£Ļ▒░ĒĢśņśĆņ£╝ļ®░, ņØ┤Ēøä ņĮöļ¦ēĒלņØĆ ĒśĖņĀäļÉśņŚłļŗż(Fig. 3K and L). ņłśņłĀ Ēøä 2ļģäĻ╣īņ¦Ć Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ĒĢśņśĆņ£╝ļ®░ ĒøäļæÉ, ĻĄ¼ņØĖļæÉ ļ░Å ĒĢśņØĖļæÉ ņŻ╝ļ│Ćņ£╝ļĪ£ ļŗżļ░£ņä▒ ĻČżņ¢æņØ┤ ļ░£ņāØĒĢśĻ│Ā ņä▒ļ¼Ė Ēśæņ░®ļÅä ņ×¼ļ░£ĒĢśņŚ¼ ņłśņ░©ļĪĆ ņ×ģņøÉ ņ╣śļŻīļź╝ ĒĢśņśĆņ£╝ļéś, ļ╣äņØĖļæÉļŖö Ēö╝ĒīÉņ£╝ļĪ£ ņØĖĒĢśņŚ¼ ņĮöļ¦ēĒל ļō▒ņØś ņ”Øņāü ņŚåņØ┤ ļ╣äņØĖļæÉ Ļ░£ļ░®ņØ┤ ņ£Āņ¦ĆļÉśĻ│Ā ņ׳ļŗż(Fig. 3M and N).
Ļ│Ā ņ░░
ļ╣äņØĖļæÉ Ēśæņ░®ņ”ØņØĆ ļ│æņØĖņŚÉ ļö░ļØ╝ ņäĀņ▓£ņĀüņØĖ ĻĖ░ĒśĢņ£╝ļĪ£ ļ░£ņāØĒĢśļŖö Ļ▓ĮņÜ░ņÖĆ ņØ┤ņ░©ņĀüņ£╝ļĪ£ ļ░£ņāØĒĢśļŖö Ļ▓ĮņÜ░ļĪ£ ļČäļźśĒĢĀ ņłś ņ׳ļŗż[6]. ĒŖ╣ļ░£ņä▒ ļ╣äņØĖļæÉ Ēśæņ░®ņ”ØņØĆ ĒØöĒ׳ Ļ░ÉņŚ╝ņä▒, ņ£ĪņĢäņóģņä▒ Ļ│╝ņĀĢņØ┤ ĻĖ░ņŚ¼ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ£╝ļéś ņĀĢĒÖĢĒĢ£ ĻĖ░ņĀäņØĆ ĒÖĢņŗżĒ׳ ņĢīļĀżņĀĖ ņ׳ņ¦Ć ņĢŖļŗż[7]. ņØ┤ņ░©ņĀüņØĖ ļ╣äņØĖļæÉ Ēśæņ░®ņ”ØņØś ņøÉņØĖņ£╝ļĪ£ļŖö ĒÄĖļÅä-ņĢäļŹ░ļģĖņØ┤ļō£ ņĀłņĀ£ņłĀ, ĻĄ¼Ļ░£ĻĄ¼ņØĖļæÉņä▒ĒśĢņłĀ, ļ╣äņØĖļæÉ ņĢģņä▒ņóģņ¢æņŚÉ ļīĆĒĢ£ ļ░®ņé¼ņäĀ ņ╣śļŻī ļō▒ņØ┤ ņ׳ļŗż[2]. ņä▒ņØĖņŚÉņä£ ļ░£ņāØĒĢśļŖö ļ╣äņØĖļæÉ Ēśæņ░®ņØś ļ¦ÄņØĆ Ļ▓ĮņÜ░ļŖö ņØ┤ņ░©ņä▒ņ£╝ļĪ£ ņØĖĒĢ£ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż[8]. ņłśņłĀ ņØ┤Ēøä ļ░£ņāØĒĢśļŖö ļ╣äņØĖļæÉ Ēśæņ░®ņØś ņ×Āņ×¼ņĀüņØĖ ņøÉņØĖņØĆ ĒøäĻĄ¼Ļ░£ĻČü ĻĘ╝ņ£ĪņØś Ļ│╝ļÅäĒĢ£ ņĀłĻ░£ņÖĆ Ļ░ÖņØĆ ņלļ¬╗ļÉ£ ņłĀņŗØ Ēś╣ņØĆ Ļ░ÉņŚ╝, Ļ┤┤ņé¼, ļ░śĒØö ļō▒ņØś ņłśņłĀ Ēøä ņāüņ▓ś ĒĢ®ļ│æņ”Øņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż[6,9]. ļ╣äņØĖļæÉ Ēśæņ░®ņ”ØņØĆ ļīĆļČĆļČä ļ╣äņØĖļæÉ ļ░Å ĻĄ¼ņØĖļæÉ ņłśņłĀļĪ£ ņØĖĒĢ┤ ņØ┤ņ░©ņĀüņ£╝ļĪ£ ļ░£ņāØĒĢśĻĖ░ ļĢīļ¼ĖņŚÉ, ļ╣äņØĖļæÉ Ēśæņ░®ņØ┤ ņāØĻĖ░ņ¦Ć ņĢŖļÅäļĪØ ņśłļ░®ĒĢśļŖö Ļ▓āņØ┤ ņżæņÜöĒĢśļŗż[2]. ņĢäļŹ░ļģĖņØ┤ļō£ ņĀłņĀ£ņłĀņØ┤ļéś ļ¬®ņĀ¢ņ×ģņ▓£ņן ņä▒ĒśĢņłĀ(uvulopalatopharyngoplasty) Ļ░ÖņØĆ ļ╣äņØĖļæÉ, ĻĄ¼ņØĖļæÉ ņłśņłĀ ņØ┤ņĀäņŚÉ Ēśæņ░®ņØä ņśłļ░®ĒĢśĻĖ░ ņ£äĒĢ┤ņä£ ņĀüņĀłĒĢ£ ņłśņłĀ ņĀä ĒÅēĻ░ĆĻ░Ć ņŗ£Ē¢ēļÉśņ¢┤ņĢ╝ ĒĢśļ®░, ņłśņłĀ ņŗ£ ņĀäĻĖ░ņåīņ×æĻĖ░ļź╝ ņĪ░ņŗ¼ņŖżļ¤ĮĻ▓ī ņé¼ņÜ®ĒĢśļŖö Ļ▓āņØ┤ ĒĢäņÜöĒĢśļŗż[2].
ļ╣äņØĖļæÉ Ēśæņ░®ņ”ØņØĆ ņ╣śļŻī ņØ┤ĒøäņŚÉļÅä ņ×ÉņŻ╝ ņ×¼Ēśæņ░®ņØ┤ ļ░£ņāØĒĢśĻĖ░ ļĢīļ¼ĖņŚÉ ņ╣śļŻī Ēøä ņ×¼ļ░£ļźĀņØ┤ ļ¦żņÜ░ ļåÆļŗż. ļö░ļØ╝ņä£ ļ╣äņØĖļæÉ Ēśæņ░®ņ”ØņØä ņ╣śļŻīĒĢśĻĖ░ ņ£äĒĢ┤ ļ¦ÄņØĆ ņłĀņŗØņØ┤ ņŗ£ļÅäļÉśĻ│Ā ņ׳ļŗż. ļ╣äņØĖļæÉ Ēśæņ░®ņ”ØņØś ņ╣śļŻīļŖö Ēü¼Ļ▓ī ņĢĮļ¼╝ņ╣śļŻīņÖĆ ņłśņłĀņĀü ņ╣śļŻīļĪ£ ļéśļłī ņłś ņ׳ļŗż. ļ╣äņØĖļæÉ Ēśæņ░®ņØś ļīĆĒæ£ņĀüņØĖ ņĢĮļ¼╝ņ╣śļŻīļŖö ĻĄŁņåī ņŖżĒģīļĪ£ņØ┤ļō£ ņŻ╝ņ×ģņłĀņØ┤ļŗż. ļ╣äņØĖļæÉ Ēśæņ░®ņØ┤ Ļ▓Įļ»ĖĒĢ£ Ļ▓ĮņÜ░ ļ╣äņØĖļæÉņŚÉ ĒŖĖļ”¼ņĢöņŗ£ļåĆļĪĀ ņŻ╝ņ×ģņØä ĒåĄĒĢ┤ ņ╣śļŻīļź╝ ņŗ£ļÅäĒĢ┤ ļ│╝ ņłś ņ׳ļŗż[3]. ņŖżĒģīļĪ£ņØ┤ļō£ņØś ĻĄŁņåī ņŻ╝ņ×ģņØĆ ņĮ£ļØ╝Ļ▓ÉņØś ļČäļ╣äļź╝ ņżäņ×äņ£╝ļĪ£ņŹ© ņ╝łļĪ£ņØ┤ļō£ ĒśĢņä▒ņØä ņżäņŚ¼ ļ╣äņØĖļæÉņØś ņ×¼Ēśæņ░®ņØä ņśłļ░®ĒĢĀ ņłś ņ׳ļŗż[10]. ļ╣äņØĖļæÉ Ēśæņ░®ņØś ņłśņłĀņĀü ņ╣śļŻīļŖö ļŗżņ¢æĒĢ£ ļ░®ļ▓ĢņØ┤ ņ׳ļŗż. ļŗ©ņł£ ĒÖĢņןņłĀņØĆ Ļ▓ĮļÅäņØś ļČĆļČä Ēśæņ░® ņÖĖņŚÉļŖö ņØ╝ļ░śņĀüņ£╝ļĪ£ ņä▒Ļ│ĄņĀüņØ┤ņ¦Ć ņĢŖļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ļŗż. ņĪ░ņ¦üņĀłņéŁĻĖ░ļéś ļĀłņØ┤ņĀĆļź╝ ņØ┤ņÜ®ĒĢ£ ļé┤ņŗ£Ļ▓ĮņĀü ļ╣äĻ░Ģ ņĀæĻĘ╝ ņ×¼Ļ▒┤ņłĀ ļśÉĒĢ£ ņŗ£Ē¢ēļÉśĻ│Ā ņ׳ļŗż[11]. CO2 ļĀłņØ┤ņĀĆļź╝ ņØ┤ņÜ®ĒĢ£ ļ╣äņØĖļæÉ Ēśæņ░® ļČĆņ£äņØś ļ░Ģļ”¼ļź╝ ņŗ£Ē¢ēĒĢ£ Ēøä 2~6Ļ░£ņøöĻ░äņØś ļ╣äņØĖļæÉ Ēī©Ēé╣ņØä ņ£Āņ¦ĆĒĢśņŚ¼ ļ╣äņØĖļæÉ ņ×¼Ēśæņ░®ņØä ņśłļ░®Ē¢łļŗżļŖö ļ│┤Ļ│ĀĻ░Ć ņ׳ņ£╝ļ®░[3,4], ļ╣äņØĖļæÉ Ēśæņ░® ļČĆņ£äņŚÉ Ļ│ĀņŻ╝Ēīī ņŚ┤ņØä Ļ░ĆĒĢ£ ņØ┤Ēøä mitomycin Cļź╝ ņĀüņÜ®ĒĢśņŚ¼ ļ░śĒØöņØä ņżäņŚ¼ ņ×¼Ēśæņ░®ņØä ļ░®ņ¦ĆĒ¢łļŗżļŖö ļ│┤Ļ│ĀļÅä ņ׳ļŗż[12]. ChhedaņÖĆ Postma [13]ļŖö ļæÉĻ▓ĮļČĆ ņĢģņä▒ ņóģņ¢æņ£╝ļĪ£ ņØĖĒĢ┤ ļ░£ņāØĒĢ£ ļ╣äņØĖļæÉ Ēśæņ░®ņØä ĒÆŹņäĀĒÖĢņןņłĀņØä ĒåĄĒĢ┤ ņ╣śļŻīĒ¢łļŗż. ļśÉĒĢ£ ļ│Ė ņ”ØļĪĆ ļ│┤Ļ│ĀņÖĆ Ļ░ÖņØ┤ ļŗżņ¢æĒĢ£ ĻĄŁņåī ņĀÉļ¦ē Ēö╝ĒīÉņłĀņØä ņØ┤ņÜ®ĒĢ£ ņłśņłĀņĀü ņ╣śļŻīļÅä ļ│┤Ļ│ĀļÉśņ¢┤ ņ׳ļŗż[14]. ļ│Ė ņ”ØļĪĆņŚÉņä£ ņŗ£Ē¢ēļÉ£ ņłĀņŗØņØĆ ĒÜīņĀä ņĀÉļ¦ē Ēö╝ĒīÉņłĀņŚÉ ņåŹĒĢśļŖö ļ╣äņżæĻ▓® Ēö╝ĒīÉņłĀņØ┤ļ®░, ņĀÉļ¦ē Ēö╝ĒīÉņ£╝ļĪ£ ļ╣äņØĖļæÉ ņāüņ▓ś ņĪ░ņ¦üņØä ļŹ«ņ¢┤ ņŻ╝ļŖö ņłĀņŗØņØ┤ļŗż. ņ£äņŚÉ ņ¢ĖĻĖēĒĢ£ ņ╣śļŻī ļ¬©ļæÉ Ļ│ĄĒåĄļÉ£ ņ¤üņĀÉņØĆ ņ×¼Ēśæņ░®ņØś ĒÖĢļźĀņØä ļé«ņČöļŖö Ļ▓āņØ┤ļŗż.
ļ│Ė ņ”ØļĪĆņŚÉņä£ļŖö ļ╣äņØĖļæÉ Ēśæņ░®ņØä ļ│┤ņØ┤ļŖö ļæÉ ĒÖśņ×ÉņŚÉņä£ ļ╣äņżæĻ▓® Ēö╝ĒīÉņłĀņØä ņØ┤ņÜ®ĒĢśņŚ¼ ļ╣äņØĖļæÉ Ēśæņ░®ņØś ņ×¼ļ░£ ņŚåņØ┤ ņä▒Ļ│ĄņĀüņ£╝ļĪ£ ņ╣śļŻīĒĢ£ Ļ▓āņØä ļ│┤Ļ│ĀĒ¢łļŗż. ņ▓½ ļ▓łņ¦Ė ņ”ØļĪĆņŚÉņä£ļŖö ļ╣äĻ░Ģ ĒåĄļĪ£ļź╝ ņ£Āņ¦ĆĒĢ©ņ£╝ļĪ£ņŹ© ņłśņłĀ Ēøä 3Ļ░£ņøöĻ╣īņ¦Ć ļ╣äņØĖļæÉņØś Ļ░£ļ░®ņØ┤ ņ£Āņ¦ĆļÉśņŚłņ£╝ļéś ļ╣äĻ░ĢĒåĄļĪ£ļź╝ ņĀ£Ļ▒░ ĒøäņŚÉ ņ×¼Ēśæņ░®ņØ┤ ļ░£ņāØĒĢśņśĆņ£╝ļ®░, ļæÉ ļ▓łņ¦Ė ņ”ØļĪĆļŖö CO2 ļĀłņØ┤ņĀĆļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ Ēśæņ░® ļČĆņ£ä ļ░Ģļ”¼ Ēøä ņłśņ░©ļĪĆ mitomycin Cļź╝ ņĀüņÜ®ĒĢśņŚ¼ ļ░śĒØöņØä ņżäņØ┤Ļ│Āņ×É ņŗ£ļÅäĒ¢łņ£╝ļéś ļ╣äņØĖļæÉ ņ×¼Ēśæņ░®ņØ┤ ļ░£ņāØĒ¢łļŗż. ņ×¼Ēśæņ░®ņØ┤ ļ░£ņāØĒĢ£ ņØ┤ņ£ĀļŖö ņØ┤ņĀä ņłśņłĀ ņŗ£ Ēśæņ░® ļČĆņ£äņØś ņŚ░ņĪ░ņ¦üņØä ņĀ£Ļ▒░Ē¢łņ£╝ļéś, ņĀ£Ļ▒░ļÉ£ ņŚ░ņĪ░ņ¦üņØś ņĀÉļ¦ē ļČĆņ£äņŚÉņä£ ļŗżņŗ£ ļ░śĒØöņĪ░ņ¦üņØ┤ ņāØņä▒ļÉśņ¢┤ ļ╣äņØĖļæÉņØś ņ×¼Ēśæņ░®ņØ┤ ļ░£ņāØĒĢ£ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ņØ┤Ēøä ļæÉ ņ”ØļĪĆ ļ¬©ļæÉ ņ×¼ņłśņłĀņØä ĒåĄĒĢ┤ Ēśæņ░® ļČĆņ£äņØś ņŚ░ņĪ░ņ¦üņØä ļŗżņŗ£ ņĀ£Ļ▒░ĒĢśĻ│Ā, ļ╣äņżæĻ▓® Ēö╝ĒīÉņØä ņØ┤ņÜ®ĒĢśņŚ¼ ļ╣äņØĖļæÉļź╝ ņ×¼Ļ▒┤ĒĢśņśĆļŗż. Ēśæņ░® ļČĆņ£ä ņŚ░ņĪ░ņ¦üņØä ņĀ£Ļ▒░ĒĢ£ Ēøä, ļ░śĒØö ĒśĢņä▒ņ£╝ļĪ£ ņ×¼Ēśæņ░®ņØ┤ ņ¦äĒ¢ēļÉśļŗżĻ░Ć ļ╣äņżæĻ▓® Ēö╝ĒīÉņØś ņĀĢņāüņĀüņØĖ Ļ▒┤Ļ░ĢĒĢ£ ņĀÉļ¦ēĻ│╝ ļ¦×ļŗ┐Ļ▓ī ļÉśļ®┤ņä£ ļŹö ņØ┤ņāüņØś Ēśæņ░®ņØ┤ ņ¦äĒ¢ēļÉśņ¦Ć ņĢŖļÅäļĪØ ĒĢśļŖö Ļ▓āņØ┤ ņØ┤ ņłĀņŗØņØś ņןņĀÉņ£╝ļĪ£ ļ│┤ņØĖļŗż. ņśüļ¼Ė ļ░Å ĻĄŁļ¼Ė ļģ╝ļ¼ĖņØä ņé┤ĒÄ┤ļ│Ė Ļ▓░Ļ│╝, ļ│Ė ņ”ØļĪĆņŚÉņä£ņÖĆ Ļ░ÖņØ┤ ļ╣äņżæĻ▓® Ēö╝ĒīÉņØä ņØ┤ņÜ®ĒĢśņŚ¼ ļ╣äņØĖļæÉ Ēśæņ░®ņØä ņ╣śļŻīĒĢ£ ņ”ØļĪĆļŖö Ēśäņ×¼Ļ╣īņ¦Ć ļ│┤Ļ│ĀļÉ£ ļ░öĻ░Ć ņŚåņ¢┤, ņØ┤ņÖĆ Ļ░ÖņØĆ ņłĀņŗØņØś ļ│┤Ļ│ĀĻ░Ć ņØśļ»ĖĻ░Ć ņ׳ņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ļ╣äņżæĻ▓® Ēö╝ĒīÉņłĀ ņØ┤Ēøä Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ĒĢśļ®┤ņä£ ĒÖĢņØĖĒĢ£ ĻĖ░ļÅä ļäōņØ┤ļŖö ņłśņłĀ ņ¦üĒøäļ│┤ļŗżļŖö ņżäņ¢┤ļōżņŚłņ£╝ļéś, ņÖäņĀä Ēśæņ░®ņØ┤ ļÉśņ¦Ć ņĢŖĻ│Ā ņĮöļ¦ēĒל ļō▒ ņ”Øņāü ņŚåņØ┤ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ņżæņØ┤ļŗż. ņłśņłĀ ņŗ£ņŚÉļŖö ņØ┤ĒøäņŚÉ ļ░śĒØöņ£╝ļĪ£ ņØĖĒĢśņŚ¼ Ļ│ĄĻ░äņØ┤ ņżäņ¢┤ļōż Ļ▓āņØä Ļ│ĀļĀżĒĢśņŚ¼ ņĪ░ĻĖł ļäōĻ▓ī ņŚ┤ņ¢┤ņŻ╝ļŖö Ļ▓āņØ┤ ĒĢäņÜöĒĢśļ®░, ņØ┤ļĢī ĻĄ¼Ļ░£ņØĖļæÉļČĆņĀäņØ┤ļéś Ļ│╝Ļ│Ąļ¬ģņ£╝ļĪ£ ņØĖĒĢ£ ļ¬®ņåīļ”¼ ļ│ĆĒÖöļź╝ Ļ▓¬ņØä ņłś ņ׳ņ£╝ļ»ĆļĪ£ ņØ┤ņŚÉ ļīĆĒĢ£ ņé¼ņĀä ņĀĢļ│┤ļź╝ ĒÖśņ×ÉņŚÉĻ▓ī ņŻ╝ļŖö Ļ▓āņØ┤ ņżæņÜöĒĢśļŗż.