 |
 |
AbstractBackground and ObjectivesThe study reports on the clinical experience of repairing white-eyed orbital blow out fracture through a retrospective study of various incidences of white-eyed orbital blow out fracture that resulted in different treatment methods and outcomes.
Subjects and MethodA retrospective study was performed on 22 patients with white-eyed blowout fracture who underwent operation between March 2009 and June 2019 at our clinic. Patients were divided into 2 groups by age: 6 to 12 and 13 to 18. A review of medical records included demographic data, cause of injury, preoperative symptoms, trauma to operation time and surgical outcomes including improvement of postoperative ocular symptoms and complications.
ResultsThe study population included 20 males and 2 female patients ranging from 6 to 18 years (mean, 14.2 years) of age. Fifteen of 21 patients with diplopia or limitation of eyeball movement showed a complete improvement of symptoms after surgery and 6 (28.5%) had remaining symptoms. One patient had no ocular symptom, but had oculocardiac reflex including nausea and vomiting. Two cases were re-operated due to adhesion of graft material. There was one sinus infection related to the implant.
ConclusionThis study shows that early reconstruction and release of incarcerated muscle within 5 days after trauma for white-eyed blowout fracture gives successful result that does not accompany major complications. All of the 22 patients who were operated for white-eyed blowout fractures had successful results.
ņä£ļĪĀņĢłņÖĆ ņÖĖĒ¢ź Ļ│©ņĀłņØĆ ņÖĖļČĆņØś ņČ®Ļ▓®ņ£╝ļĪ£ ņØĖĒĢ┤ ņĢłņÖĆ ļé┤ļ▓Į ļśÉļŖö ĒĢśļ▓ĮņŚÉ ļ░£ņāØĒĢśļŖö Ļ│©ņĀłļĪ£ņä£, ņä▒ņØĖņŚÉņä£ļŖö ļ╣äĻĄÉņĀü ĒØöĒĢśņ¦Ćļ¦ī ņåīņĢäņØś Ļ▓ĮņÜ░ņŚÉņä£ļŖö ĒĢ┤ļČĆĒĢÖ ļ░Å Ļ│©ņĪ░ņ¦ü ĒŖ╣ņä▒ņ£╝ļĪ£ ņØĖĒĢ┤ ļō£ļ¼Ė Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż. ņåīņĢäņŚÉņä£ļŖö ņĢłņÖĆĻ│©ņØś ļåÆņØĆ ĒāäļĀźņä▒ņ£╝ļĪ£ ņØĖĒĢ┤ ņĢłĻĄ¼ ņŻ╝ņ£ä ņÖĖņāü Ēøä ņĢłĻĄ¼ ņŚ░ļČĆņĪ░ņ¦üņØś ļČĆņóģ, ļ░śņāü ņČ£Ēśł ļō▒ņØ┤ ņŗ¼ĒĢśņ¦Ć ņĢŖņ£╝ļéś, ņĢłņÖĆ ņÖĖļ▓ĮņØś ļÜ£Ļ╗æļ¼Ė Ļ│©ņĀł(trapdoor fracture)ļĪ£ ņØĖĒĢ┤ ņÖĖņĢłĻĘ╝ņØ┤ Ļ│©ņĀłĒÄĖ ņé¼ņØ┤ņŚÉ Ļ░ÉļÅłļÉśņ¢┤ ņĢłĻĄ¼ ņÜ┤ļÅÖ ņןņĢĀņÖĆ ĒĢ©Ļ╗ś ĒåĄņ”Ø, ņĢłĻĄ¼ņŗ¼ņן ļ░śņé¼(oculocardiac reflex)Ļ░Ć ļéśĒāĆļéśļŖöļŹ░, ņØ┤ļź╝ white-eyed ņĢłņÖĆ ņÖĖĒ¢ź Ļ│©ņĀłņØ┤ļØ╝ ĒĢ£ļŗż[1]. ņØ┤ļ¤¼ĒĢ£ white-eyed ņĢłņÖĆ ņÖĖĒ¢ź Ļ│©ņĀłņØĆ ņĀüņĀĢ ņŗ£Ļ░ä ļé┤ņŚÉ ņłśņłĀņĀü ņ╣śļŻīļź╝ ĒåĄĒĢ┤ ĻĄÉņĀĢļÉśņ¦Ć ņĢŖņØä Ļ▓ĮņÜ░, ļČĆļČä Ēś╣ņØĆ ņśüĻĄ¼ņĀüņØĖ ļ│Ąņŗ£ ļ░Å ņĢłĻĄ¼ņÜ┤ļÅÖ ņĀ£ĒĢ£ ļō▒ ĒĢ®ļ│æņ”ØņØ┤ ļé©ņØä ņłś ņ׳ĻĖ░ņŚÉ ņØ╝ļ░śņĀüņØĖ ņĢłņÖĆ ņÖĖĒ¢ź Ļ│©ņĀł ņ╣śļŻīņÖĆ ļŗ¼ļ”¼ ļ│┤ļŗż ņĪ░ĻĖ░ņŚÉ ņłśņłĀņĀü ņ╣śļŻīĻ░Ć ņłśļ░śļÉśņ¢┤ņĢ╝ ĒĢ£ļŗż. ĒؼĻĘĆĒĢ£ ņ¦łĒÖśņØś ĒŖ╣ņä▒ņāü ĻĄŁļé┤ņŚÉņä£ white-eyed ņĢłņÖĆ ņÖĖĒ¢ź Ļ│©ņĀłņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼ļŖö Ļ▒░ņØś ļ│┤Ļ│ĀļÉśņ¦Ć ņĢŖņĢä, ņĀĆņ×ÉļōżņØĆ ņĄ£ĻĘ╝ 10ļģäĻ░ä ļ│ĖņøÉ ņØ┤ļ╣äņØĖĒøäĻ│╝ļź╝ ļ░®ļ¼ĖĒĢ£ ņåīņĢä ņĢłņÖĆ Ļ│©ņĀł ĒÖśņ×ÉņØś ņØśļ¼┤ĻĖ░ļĪØņØä ņØ┤ņÜ®ĒĢśņŚ¼ ĒÖśņ×ÉĻĄ░ņŚÉ ļīĆĒĢ£ ņĀĢļ│┤, ņŚ░ļĀ╣ĻĄ░ņŚÉ ļö░ļźĖ ņ×äņāü ņ¢æņāü ļ░Å ņłśņłĀņŗ£ĻĖ░, ņłśņłĀļ░®ļ▓ĢņŚÉ ļö░ļźĖ Ļ▓░Ļ│╝ņØś ņ░©ņØ┤ļź╝ ĒåĄĒĢ┤ ņĄ£ņĀüņØś ņ╣śļŻī ļ░®ļ▓ĢņØä ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢśņśĆļŗż.
ļīĆņāü ļ░Å ļ░®ļ▓ĢļīĆņāü2009ļģä 3ņøöļČĆĒä░ 2019ļģä 6ņøöĻ╣īņ¦Ć ļ│ĖņøÉņŚÉņä£ ņĀäņé░ĒÖöļŗ©ņĖĄņ┤¼ņśü ļ░Å ņ×äņāüņ¢æņāüņØä ĒåĄĒĢ┤ ņ¦äļŗ©ļÉ£ white-eyed ņĢłņÖĆ ņÖĖĒ¢ź Ļ│©ņĀł ĒÖśņ×Éļōż ņżæ ņĀĢļ│ĄņłĀņØä ņŗ£Ē¢ēĒĢśĻ│Ā, 1Ļ░£ņøö ņØ┤ņāü ņČöņĀü Ļ┤Ćņ░░ņØ┤ Ļ░ĆļŖźĒĢś ņśĆļŹś 22ņśłļź╝ ļīĆņāüņ£╝ļĪ£ ņśüĻĄ¼ņ╣śĻ░Ć ņÖäņĀäĒ׳ ļČäņČ£ļÉśĻ│Ā ņé¼Ļ│©ļÅÖņØ┤ ņä▒ņØĖĻ│╝ Ļ░ÖņØĆ Ēü¼ĻĖ░Ļ░Ć ļÉśļŖö 12ņäĖļź╝ ĻĖ░ņżĆņ£╝ļĪ£ 6~12ņäĖ, 13~18ņäĖ 2ĻĘĖļŻ╣ņ£╝ļĪ£ ļéśļłäņ¢┤ ĒøäĒ¢źņĀüņ£╝ļĪ£ ļČäņäØĒĢśņśĆļŗż[2]. ļé┤ņøÉ ĒÖśņ×É ņĀäļĪĆņŚÉņä£ ņŗ£ļĀźĻ▓Ćņé¼, ņĢłĻĄ¼ņÜ┤ļÅÖĻ▓Ćņé¼, ņĢłĻĄ¼ļÅīņČ£Ļ│äņĖĪĻ▓Ćņé¼ ļ░Å ņĢłļ®┤ļČĆ ņĀäņé░ĒÖöļŗ©ņĖĄņ┤¼ņśüņØä ņŗ£Ē¢ēĒĢśņŚ¼ Ļ│©ņĀłņØś ĒśĢĒā£ ļ░Å ļČĆņ£äļź╝ ĒÖĢņØĖĒĢśņŚ¼ ņłśņłĀņĀü ņĀæĻĘ╝ ļ░®ļ▓ĢņØä Ļ▓░ņĀĢĒĢśņśĆņ£╝ļ®░, ņłĀĒøä 5ņØ╝ ņØ┤ļé┤ ņĢłļ®┤ļČĆ ņĀäņé░ĒÖöļŗ©ņĖĄņ┤¼ņśü ļ░Å ņĢłĻĄ¼ņÜ┤ļÅÖĻ▓Ćņé¼, ņŗ£ļĀźĻ▓Ćņé¼ ļō▒ņØś ņĢłĻ│╝ Ļ▓Ćņé¼ļź╝ ĒåĄĒĢ┤ ņĢłņÖĆ Ļ│©ņĀł ņĀĢļ│ĄņāüĒā£ļź╝ ĒÖĢņØĖĒĢśņśĆļŗż. ņłśņłĀņØĆ Ļ░ĆļŖźĒĢ£ ņĪ░ĻĖ░ņŚÉ ņŗ£Ē¢ēĒĢśļŖö Ļ▓āņØä ņøÉņ╣Öņ£╝ļĪ£ ĒĢśņśĆņ£╝ļ®░, ņĢłĻĄ¼ņÜ┤ļÅÖņןņĢĀļéś ļ│Ąņŗ£ļź╝ ĒśĖņåīĒĢśļŖö Ļ▓ĮņÜ░ ļśÉļŖö ĻĄ¼ņŚŁ, ĻĄ¼ĒåĀ, ņŗ¼Ļ│ä ĒĢŁņ¦äĻ│╝ Ļ░ÖņØĆ ņĢłĻĄ¼ņŗ¼ņן ļ░śņé¼Ļ░Ć ņ׳ļŖö Ļ▓ĮņÜ░ļź╝ ņłśņłĀ ņĀüņØæņ”Øņ£╝ļĪ£ ĒĢśņśĆļŗż.
ļ░®ļ▓ĢņłśņłĀņØĆ ļ¬©ļæÉ ņĀäņŗĀļ¦łņĘ©ĒĢśņŚÉņä£ ņŗ£Ē¢ēĒĢśņśĆļŗż. ņØ╝ļ░śņĀüņ£╝ļĪ£ ņåŹļłłņŹ╣ ļ░æ Ļ▓ĮĻ│äņäĀ 2-3 mm ĒĢśļ░®ņŚÉ ņĀłĻ░£ļź╝ Ļ░ĆĒĢ£ Ēøä ņĢłņ£żĻĘ╝Ļ│╝ ņĢłņÖĆ Ļ▓®ļ¦ē ņé¼ņØ┤ļź╝ ļ░Ģļ”¼ĒĢśĻ│Ā Ļ│©ļ¦ēņØä ņĀłĻ░£ĒĢ£ Ēøä, Ļ│©ļ¦ēĒĢś ļ░Ģļ”¼ļź╝ ņŗ£Ē¢ēĒĢśņŚ¼ Ļ│©ņĀł ļČĆņ£äļź╝ ļģĖņČ£ņŗ£ņ╝£ ļÜ£Ļ╗æļ¼Ė Ļ│©ņĀłĻ│╝ ņÖĖņĢłĻĘ╝ņØ┤ Ļ│©ņĀłĒÄĖ ņé¼ņØ┤ņŚÉ ļü╝ņ¢┤ ņ׳ļŖö Ļ▓āņØä ĒÖĢņØĖ Ēøä ļČĆļ¤¼ņ¦ä Ļ│©ĒÄĖņØä ĻĄÉņĀĢĒĢś ņśĆĻ│Ā, ņāØņ▓┤ĒØĪņłśņä▒ Ļ│ĀņĀĢĒīÉņØä Ļ│©ņĀł ļČĆņ£äļ│┤ļŗż 1-2 mm ļŹö Ēü¼Ļ▓ī ņ×¼ļŗ© Ēøä overlay ļ░®ņŗØņ£╝ļĪ£ ņ£äņ╣śņŗ£ĒéżļŖö ņåŹļłłņŹ╣ ļ░æ ņĀæĻĘ╝ļ▓ĢņØä ņØ┤ņÜ®ĒĢśņśĆļŗż. ņĢłņÖĆĻ│© ĒĢśņĖĪļ▓Į Ēøäļ░®ņŚÉ Ļ│©ņĀłņØ┤ ļ░£ņāØĒĢśņŚ¼ ņåŹļłłņŹ╣ļ░æ ņĀæĻĘ╝ļ▓Ģņ£╝ļĪ£ ņŗ£ņĢ╝ ĒÖĢļ│┤Ļ░Ć ņ¢┤ļĀżņÜ┤ Ļ▓ĮņÜ░ņŚÉļŖö Caldwell-Luc ņĀæĻĘ╝ļ▓ĢņØä ņČöĻ░ĆļĪ£ ņØ┤ņÜ®ĒĢśņśĆļŗż. ņāüĻĄ¼ņł£ ļ░æ ņĀłĻ░£ļź╝ ĒåĄĒĢśņŚ¼ ņāüņĢģļÅÖ ņĢłņŚÉņä£ Ļ│©ņĀłĒÄĖ ļ░Å ņāüņĢģļÅÖņ£╝ļĪ£ ĒāłņČ£ļÉ£ ņĢłņÖĆ ņĪ░ņ¦üņØä ļ░Ćņ¢┤ ņś¼ļĀżņä£ ĻĄÉņĀĢĒĢśņśĆļŗż.
ĒåĄĻ│ä ļČäņäØĒåĄĻ│ä ļČäņäØņØĆ SPSS version 21 (IBM Corp., Armonk, NY, USA)ņØä ņØ┤ņÜ®ĒĢśņŚ¼ ļ▓öņŻ╝ĒśĢ ļ│Ćņłś ļ╣äĻĄÉņŚÉļŖö chi-square testļź╝ ņØ┤ņÜ®ĒĢśņśĆĻ│Ā, ĻĘĖ ņżæ ļ│ĆņłśĻ░Ć 5 ņØ┤ĒĢśņØĖ Ļ▓āņØ┤ ņ׳ņØä Ļ▓ĮņÜ░ņŚÉļŖö FisherŌĆÖs exact test (ņ¢æņĖĪĻ▓ĆņĀĢ) ļ░®ļ▓Ģņ£╝ļĪ£ ļČäņäØĒĢśņśĆļŗż. ĒåĄĻ│äņĀü ņ£ĀņØś ņłśņżĆņØĆ 95% ņØ┤ņāü(p-value’╝£0.05)ņ£╝ļĪ£ ĒĢśņśĆļŗż.
Ļ▓░Ļ│╝ņĀäņ▓┤ 22ļ¬ģ ņżæ ļé©ņ×ÉĻ░Ć 20ļ¬ģ(90.9%), ņŚ¼ņ×ÉĻ░Ć 2ļ¬ģ(9.1%)ņ£╝ļĪ£ ņłśņāü ļŗ╣ņŗ£ ņŚ░ļĀ╣ņØĆ 6-18ņäĖĻ╣īņ¦Ć ĒÅēĻĘĀ 14.2┬▒3.2ņäĖļĪ£ 13-18ņäĖĻĘĖļŻ╣ņØ┤ 16ļ¬ģ(72.8%)ņ£╝ļĪ£ ļīĆļŗżņłśļź╝ ņ░©ņ¦ĆĒ¢łļŗż. Ļ│©ņĀł ļČĆņ£äļŖö ĒĢśļ▓ĮņØ┤ 21ņśł(95.5%)ļĪ£ Ļ░Ćņן ļ¦ÄņĢśņ£╝ļ®░, ĒĢśļ▓ĮĻ│╝ ļé┤ļ▓Į Ļ│©ņĀłņØ┤ ĒĢ©Ļ╗ś ņ׳ļŖö Ļ▓ĮņÜ░Ļ░Ć 1ņśł(4.5%) ņśĆļŗż. Ļ│©ņĀłņØś ņøÉņØĖņ£╝ļĪ£ļŖö ĒāĆĻ▓® ļśÉļŖö ĒÅŁĒ¢ēņŚÉ ņØśĒĢ£ Ļ▓ĮņÜ░Ļ░Ć 15ņśł(68.2%)ļĪ£ Ļ░Ćņן ļ¦ÄņĢśņ£╝ļ®░ ļéÖņāüņŚÉ ņØśĒĢ£ Ļ▓ĮņÜ░Ļ░Ć 7ņśł(31.8%) ņśĆļŗż(Table 1).
ņłĀņĀä ņ”Øņāüņ£╝ļĪ£ 16ņśłņØś ĒÖśņ×ÉņŚÉņä£ ļ│Ąņŗ£, 19ņśłņØś ĒÖśņ×ÉņŚÉņä£ ņĢłĻĄ¼ņÜ┤ļÅÖņןņĢĀ, 5ņśłņØś ĒÖśņ×ÉņŚÉņä£ ĻĄ¼ņŚŁ ļ░Å ĻĄ¼ĒåĀņÖĆ Ļ░ÖņØĆ ļłłņŗ¼ņןļ░śņé¼Ļ░Ć Ļ┤Ćņ░░ļÉśņŚłĻ│Ā, ĻĖ░ĒāĆ ņĢłņÖĆ ņŻ╝ņ£ä ļČĆņóģ 15ņśł, ņĢłļ®┤ļČĆ ņ¦ĆĻ░üņØ┤ņāü 3ņśłņØ┤ņŚłļŗż. ņłĀņĀä ņĢłĻĄ¼ņÜ┤ļÅÖņןņĢĀ, ļ│Ąņŗ£ ļō▒ņØś ņĢłĻ│╝ņĀü ņ”ØņāüņØä ņŚ░ļĀ╣ĻĄ░ņŚÉ ļö░ļØ╝ ļČäņäØĒĢśņśĆņØä ļĢī 6-12ņäĖ ĻĘĖļŻ╣ņØĆ ņĀäļĪĆ, 13-18ņäĖ ĻĘĖļŻ╣ņØĆ 15ņśł(93.7%)ņŚÉņä£ Ļ┤Ćņ░░ļÉśņŚłļŗż. ņłśņāü ļŗ╣ņŗ£ņŚÉļŖö ņ”ØņāüņØ┤ Ļ▓ĮĒĢśņśĆņ£╝ļéś ņ¦ĆņŚ░ņä▒ ņ”Øņāü ļ░£Ēśäņ£╝ļĪ£ ņłśņāü Ēøä 16ņØ╝, 518ņØ╝ņ¦ĖņŚÉ ņłśņłĀņØä ņŗ£Ē¢ēĒĢ£ 2ņśłņØś Ļ▓ĮņÜ░ļź╝ ņĀ£ņÖĖĒĢśĻ│ĀļŖö Ļ│©ņĀł ņłśņāü Ēøä 8ņØ╝ ņØ┤ļé┤ņŚÉ ņłśņłĀņØä ņŗ£Ē¢ēĒĢśņśĆņ£╝ļ®░ ĻĖ░Ļ░äņØĆ ĒÅēĻĘĀ 3.65ņØ╝ņØ┤ņŚłļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņłĀĒøä 6Ļ░£ņøö ņØ┤ņāü ņ¦ĆņåŹļÉ£ ņ”ØņāüņØä ĒĢ®ļ│æņ”Øņ£╝ļĪ£ ņĀĢņØśĒĢśņśĆļŖöļŹ░ ļ│Ąņŗ£ 4ņśł, ņĢłĻĄ¼ņÜ┤ļÅÖņĀ£ĒĢ£ņØ┤ 3ņśłņśĆņ£╝ļ®░ ņŚ░ļĀ╣ĻĄ░Ļ│╝ ĒĢ®ļ│æņ”Ø ņé¼ņØ┤ņŚÉ ĒåĄĻ│äĒĢÖņĀüņ£╝ļĪ£ ņ£ĀņØśļ»ĖĒĢ£ ņŚ░Ļ┤Ćņä▒ņØĆ ņŚåņŚłļŗż(p’╝×0.999). ņłśņāü Ēøä ņłśņłĀĻ╣īņ¦Ć 5ņØ╝ ņØ┤ļé┤ņŚÉ ņĪ░ĻĖ░ ņłśņłĀņØä ņŗ£Ē¢ēĒĢ£ Ļ▓ĮņÜ░ ņłĀĒøä ņĢłĻ│╝ņĀü ĒĢ®ļ│æņ”ØņØ┤ 2ņśł(12.5%), 5ņØ╝ ņØ┤Ēøä ņłśņłĀņØä ņŗ£Ē¢ēĒĢ£ Ļ▓ĮņÜ░ 4ņśł(66.7%)ņŚÉņä£ ļéśĒāĆļéś ņ£ĀņØśļ»ĖĒĢ£ ņāüĻ┤Ć Ļ┤ĆĻ│äĻ░Ć ņ׳ņŚłļŗż(p=0.025) (Table 2).
16ņśł(72.7%)ļŖö ņåŹļłłņŹ╣ ļ░æ ņĀæĻĘ╝ļ▓ĢņØä, 6ņśł(27.3%)ļŖö ņåŹļłłņŹ╣ ļ░æ ļ░Å Caldwell-Luc ļ│æĒĢ® ņĀæĻĘ╝ļ▓ĢņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ņŚ░ļĀ╣ĻĄ░Ļ│╝ ņĀæĻĘ╝ļ▓ĢņØś ĒåĄĻ│äĒĢÖņĀü ņ£ĀņØśĒĢ£ ņŚ░Ļ┤Ćņä▒ņØĆ ņŚåņŚłļŗż(p=0.634). ļśÉĒĢ£ ņĀæĻĘ╝ļ▓ĢņŚÉ ļö░ļźĖ ņłĀĒøä ĒĢ®ļ│æņ”ØņØś ĒåĄĻ│äĒĢÖņĀü ņ£ĀņØśņä▒ņØĆ ņŚåņŚłļŗż(p=0.634) (Table 3). 2ņśłņŚÉņä£ ņéĮņ×ģļ¼╝ņŚÉ ņÖĖņĢłĻĘ╝ņØ┤ ņ£Āņ░®ļÉśņ¢┤ ņ×¼ņłśņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŖöļŹ░ ļ¬©ļæÉ ņåŹļłłņŹ╣ ļ░æ ļ░Å Caldwell-Luc ļ│æĒĢ® ņĀæĻĘ╝ļ▓ĢņØä ņŗ£Ē¢ēĒĢ£ ĒÖśņ×ÉņŚÉņä£ ļ░£ņāØĒĢśņśĆļŗż. ĻĘĖļ¤¼ļéś ņĀæĻĘ╝ļ▓ĢĻ│╝ ņ×¼ņłśņłĀ ņé¼ņØ┤ņŚÉ ĒåĄĻ│äĒĢÖņĀüņØĖ ņ£ĀņØśĒĢ£ ņāüĻ┤ĆĻ┤ĆĻ│äļŖö ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż (p=0.065). Ļ│© Ļ▓░ņåÉ ļČĆņ£ä ņØ┤ņŗØļ¼╝ ņóģļźśņŚÉ ļö░ļØ╝ ĒØĪņłśņä▒ ĒīÉ(absorbable plate) ņØ┤ņÜ®ĒĢ£ Ļ▓ĮņÜ░ 19ņśł, Ļ│©ņĀł ļČĆņ£äĻ░Ć ņ×æņĢäņä£ ļü╝ņŚ¼ņ׳ļŖö ņÖĖņĢłĻĘ╝ ĻĄÉņĀĢĒøä ņØ┤ņŗØļ¼╝ņØä ļäŻņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░Ļ░Ć 3ņśłņśĆļŗż. Ļ│ĄņŚ¼ ļČĆņ£ä ĒĢ®ļ│æņ”Øņ£╝ļĪ£ 1ņśłņŚÉņä£ ĻĖēņä▒ ņāüņĢģļÅÖņŚ╝ņØ┤ ņāØĻ▓╝ņ£╝ļéś ĒĢŁņāØņĀ£ Ēł¼ņŚ¼ Ēøä ĒśĖņĀäļÉśņŚłļŗż.
Ļ│Āņ░░ņåīņĢäņØś ņĢłņÖĆ ņÖĖņāüņØĆ ņä▒ņØĖĻ│╝ ļŗżļźĖ ĒŖ╣ņä▒ņØä ļ│┤ņØĖļŗż. ņåīņĢäļŖö Ļ│©ņØś ņ£ĀņŚ░ņä▒, ņÖäņĀäĒ׳ ņ£ĄĒĢ®ļÉśņ¦Ć ņĢŖņØĆ ļ┤ēĒĢ®ņäĀ, ņä▒ņØĖņŚÉ ļ╣äĒĢ┤ ļæÉĻ║╝ņÜ┤ Ļ│©ļ¦ē, Ļ┤æļīĆļ╝ł ņŻ╝ļ│ĆņØś ĒÆŹļČĆĒĢ£ ņŚ░ņĪ░ņ¦üņ£╝ļĪ£ ņØĖĒĢ┤ Ļ░ĢĒĢ£ ņČ®Ļ▓®ņŚÉļÅä Ļ│©ĻĄ¼ņĪ░ņŚÉ ņĀüņØĆ ņåÉņāüņØä ņ×ģļŖöļŗż[3]. ņĢłņÖĆ ļé┤ļ▓ĮņØĆ ĒĢśļ▓ĮņŚÉ ļ╣äĒĢ┤ ļŹö ņ¢ćņ£╝ļéś, ļé┤ļ▓ĮņØĆ ņé¼Ļ│©ļÅÖņØś ņżæņĢÖ ļ│┤Ļ░Ģņ£╝ļĪ£ ņØĖĒĢ┤ Ļ│©ņĀłņØ┤ ņĀüĻ▓ī ņØ╝ņ¢┤ļéś 4%-12%ņØś ņĢłņÖĆ Ļ│©ņĀł ļ¦īņØ┤ ļé┤ļ▓ĮņŚÉ ļ░£ņāØĒĢśņŚ¼ ĒĢśļ▓Į Ļ│©ņĀłņØ┤ ĒØöĒ׳ ļ░£ņāØĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀĒĢśĻ│Ā ņ׳ļŗż[4]. ļö░ļØ╝ņä£ ņåīņĢä ņĢłņÖĆ Ļ│©ņĀłņŚÉņä£ ĒĢśļ▓ĮņØś ļÜ£Ļ╗æļ¼Ė Ļ│©ņĀł ļ░Å ņÖĖņĢłĻĘ╝ ļ░Å ņŻ╝ņ£ä ņŚ░ņĪ░ņ¦ü Ļ░ÉļÅłņØ┤ Ļ░Ćņן ĒØöĒĢ£ Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ£╝ļ®░[5] de Man ļō▒[6]ņØĆ ņåīņĢä ņĢłņÖĆ ĒĢśļ▓Į Ļ│©ņĀł ĒÖśņ×É 15ļ¬ģ ņżæņŚÉ 14ļ¬ģņØ┤ ļÜ£Ļ╗æļ¼Ė Ļ│©ņĀłņØ┤ļØ╝Ļ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż. 1998ļģä John ļō▒ņØĆ ņŻ╝ļĪ£ 18ņäĖ ņØ┤ĒĢś ņåīņĢä ļ░Å ņ▓ŁņåīļģäņŚÉņä£ ņĢłĻĄ¼ ņŻ╝ņ£ä ņÖĖņāü Ēøä, ņĢłĻĄ¼ ņŚ░ļČĆņĪ░ņ¦üņØś ļČĆņóģ, ļ░śņāü ņČ£Ēśł ļō▒ņØ┤ ņŗ¼ĒĢśņ¦Ć ņĢŖņ£╝ļéś ņÖĖņĢłĻĘ╝ņØ┤ Ļ│©ņĀłĒÄĖ ņé¼ņØ┤ņŚÉ ļü╝ņ¢┤ ņ׳ņ¢┤ ņĢłĻĄ¼ ņÜ┤ļÅÖ ņןņĢĀņÖĆ ĒĢ©Ļ╗ś ĒåĄņ”ØņØä ĒśĖņåīĒĢśļŖö Ļ▓ĮņÜ░ļź╝ white-eyed ņĢłņÖĆ ņÖĖĒ¢ź Ļ│©ņĀłļĪ£ ņĀĢņØśĒĢśņśĆļŗż[1].
White-eyed ņĢłņÖĆ ņÖĖĒ¢ź Ļ│©ņĀłņØĆ ņ¦äļŗ©ĒĢśĻĖ░ ĒלļōĀ Ļ▓ĮņÜ░Ļ░Ć ļ¦Äļŗż. ņ▓½ņ¦Ė, ņåīņĢäņŚÉņä£ ņä▒ņØĖņŚÉ ļ╣äĒĢśņŚ¼ ņĢłņÖĆ ņŻ╝ļ│Ć ļČĆņóģ ļ░Å Ēö╝ĒĢś ņČ£ĒśłĻ│╝ Ļ░ÖņØĆ ņŚ░ņĪ░ņ¦ü ņåÉņāüņØ┤ ņĀüĻ▒░ļéś Ļ▒░ņØś ņŚåļŖö Ļ▓ĮņÜ░Ļ░Ć ņ׳Ļ│Ā, ļśÉĒĢ£ ņĢłņÖĆ ņŻ╝ļ│Ć ļČĆņóģļÅä ļ╣Āļź┤Ļ▓ī ĒĢ┤ņåīļÉśņ¢┤ ņĢłņÖĆ Ļ│©ņĀłņŚÉ ļīĆĒĢ┤ Ļ░äĻ│╝ĒĢśĻĖ░Ļ░Ć ņēĮļŗż(Fig. 1) [7]. ļæśņ¦Ė, ļłłņŗ¼ņןļ░śņé¼ļŖö ņÖĖņĢłĻĘ╝ņØ┤ Ļ│©ņĀłĒÄĖ ņé¼ņØ┤ņŚÉ ļü╝ņØ┤Ļ▒░ļéś ņĢłĻĄ¼ ļé┤ ņĢĢļĀźņØ┤ ņāüņŖ╣ĒĢĀ ļĢī ļ░£ņāØĒĢśļŖö ņŗ¼ņן ļ░śņé¼ļĪ£ņä£ ĻĄ¼ĒåĀņÖĆ ĒĢ©Ļ╗ś ņä£ļ¦źņØä ņØ╝ņ£╝ĒéżĻ│Ā ļĢīļĪĀ ņŗ¼ņĀĢņ¦ĆņŚÉ ņØ┤ļź┤ĻĖ░ļÅä ĒĢ£ļŗż. ņØ┤ļ¤░ ņ”ØņāüņØĆ ņÖĖņāü ņ¦äļŻī ņŗ£ ņ×äņāüņØśņŚÉĻ▓ī ļæÉĻ░£ ļé┤ ņåÉņāü ļō▒ņØä ļ©╝ņĀĆ ņØśņŗ¼ĒĢśĻ▓ī ĒĢśņŚ¼ white-eyed ņĢłņÖĆ ņÖĖĒ¢ź Ļ│©ņĀłņØś ņ¦äļŗ©ņØ┤ ļŖ”ņ¢┤ņ¦ĆĻ▓ī ļÉ£ļŗż. ņģŗņ¦Ė, ņĢłļ®┤ļČĆ ņĀäņé░ĒÖöļŗ©ņĖĄņ┤¼ņśüņŚÉņä£ Ļ│©ņĀł ņåīĻ▓¼ņØ┤ Ļ▓Įļ»ĖĒĢ£ Ļ▓ĮņÜ░Ļ░Ć ļ¦Äņ£╝ļ®░ Ļ│©ņĀłļČĆĻ░Ć ņ×æņĢä ņĢłĻĄ¼ ņŚ░ļČĆ ņĪ░ņ¦üņØś Ļ░ÉļÅłņØ┤ ņśüņāüņŚÉņä£ Ļ▒░ņØś ļ│┤ņØ┤ņ¦Ć ņĢŖļŖö Ļ▓ĮņÜ░ ļ░£Ļ▓¼ĒĢśĻĖ░Ļ░Ć ļ¦żņÜ░ ņ¢┤ļĀĄļŗż(Fig. 2).
ņØ╝ļ░śņĀüņØĖ ņĢłņÖĆ Ļ│©ņĀłņŚÉņä£ļŖö ņĢłĻĄ¼ ņŚ░ļČĆņĪ░ņ¦üņØś ļČĆņóģņØ┤ ĒĢ┤ņåīļÉśļŖö 7-14ņØ╝ ņĀĢļÅä ĻĖ░ļŗżļĀż ņłśņłĀņØä ņŗ£Ē¢ēĒĢśņ¦Ćļ¦ī white-eyed ņĢłņÖĆ ņÖĖĒ¢ź Ļ│©ņĀłņØĆ 24-48ņŗ£Ļ░ä ņØ┤ļé┤ņØś ņĪ░ĻĖ░ņŚÉ ņłśņłĀņĀü ņ╣śļŻīļź╝ ĒĢ┤ņĢ╝ ņóŗņØĆ Ļ▓░Ļ│╝ļź╝ ņ¢╗ņØä ņłś ņ׳ļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ļŗż. ĻĘ╝ņ£ĪņØ┤ļéś ņĪ░ņ¦üņØ┤ Ļ░ÉļÅłļÉśņ¢┤ ņ׳ļŖö ļÜ£Ļ╗æļ¼Ė Ļ│©ņĀłņØś Ļ▓ĮņÜ░ ņÖĖņĢłĻĘ╝ņØś ĒŚłĒśłņåÉņāüņØ┤ ļéśĒāĆļéśĻ▓ī ļÉśĻ│Ā, ņØ┤ļź╝ ĻĄÉņĀĢĒĢśņ¦Ć ņĢŖņ£╝ļ®┤ ņÖĖņĢłĻĘ╝ ņä¼ņ£ĀĒÖö ļō▒ņØś ļ╣äĻ░Ć ņŚŁņĀüņØĖ ļ│ĆĒÖöĻ░Ć ļ░£ņāØĒĢĀ ņłś ņ׳ņ£╝ļ»ĆļĪ£ 48ņŗ£Ļ░ä ņØ┤ļé┤ ņ”ēņŗ£ ņłśņłĀņØä ņøÉņ╣Öņ£╝ļĪ£ ĒĢśĻ│Ā ņ׳ļŗż[4,8]. ļśÉĒĢ£ white-eyed ņĢłņÖĆ ņÖĖĒ¢ź Ļ│©ņĀłņØä ņłśņāü Ēøä 48ņŗ£Ļ░ä ņØ┤ļé┤ ņĪ░ĻĖ░ņŚÉ ņÖĖĻ│╝ņĀü ņ╣śļŻīļź╝ ļ░øņØĆ ĒÖśņ×ÉĻĄ░ņØĆ ļ│Ąņŗ£ ĒÜīļ│ĄņŚÉ ĒÅēĻĘĀ 1.5Ļ░£ņøö ļ»Ėļ¦ī, ņłśņłĀņØ┤ 48ņŗ£Ļ░ä ņØ┤ĒøäņŚÉ ņ¦ĆņŚ░ļÉśņ¢┤ ņŗ£Ē¢ēļÉśņŚłņØä ļĢī ĒÅēĻĘĀ 5Ļ░£ņøö ņØ┤ņāüņØś ņŗ£Ļ░äņØ┤ ņåīņÜöļÉśņ¢┤ ĒÜīļ│Ą ņŗ£Ļ░äņŚÉļÅä ņ░©ņØ┤Ļ░Ć ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśņŚłļŗż[9]. ļ░śļ®┤ņŚÉ Yang ļō▒[10]ņØĆ ņĀüņĀłĒĢ£ ņłśņłĀņØä ĒåĄĒĢ┤ Ļ░ÉļÅłļÉ£ ņĪ░ņ¦üņØ┤ ņÖäņĀäĒ׳ ņĀĢļ│ĄļÉ£ļŗżļ®┤ 24ņŗ£Ļ░ä ņØ┤ļé┤, 24-72ņŗ£Ļ░ä ņé¼ņØ┤, 72ņŗ£Ļ░ä ņØ┤ĒøäņŚÉ ņłśņłĀĒĢ£ ĒÖśņ×ÉĻĄ░ Ļ░äņØś ņ£ĀņØśĒĢ£ ĒåĄĻ│äĒĢÖņĀü ņ░©ņØ┤Ļ░Ć ņŚåļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśĻĖ░ļÅä ĒĢśņśĆļŗż. ļ│ĖņŚ░ĻĄ¼ņŚÉņä£ļŖö 5ņØ╝ ņØ┤ļé┤ ņłśņłĀĒĢ£ Ļ▓ĮņÜ░ ņłĀĒøä ĒĢ®ļ│æņ”ØņØ┤ ņĀüĻ▓ī ļéśĒāĆļé¼ņ£╝ļ®░ ĒåĄĻ│äņĀü ņ£ĀņØśņä▒ņØ┤ ņ׳ņŚłļŗż.
ņłśņāü ņøÉņØĖņ£╝ļĪ£ ĒÅŁļĀź ļ░Å ļæöņāü, ĻĄÉĒåĄņé¼Ļ│Ā, ļéÖņāü ļō▒ņØ┤ ļ│┤Ļ│ĀļÉś ņŚłņ£╝ļ®░, ĻĘĖ ņżæņŚÉņä£ļÅä ĒÅŁļĀźņØ┤ Ļ░Ćņן ĒØöĒĢ£ ņøÉņØĖņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[11]. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ĒÅŁļĀź ļ░Å ļæöņāü, ļéÖņāü ņł£ņ£╝ļĪ£ ļéśĒāĆļé¼ļŖöļŹ░, 6-12ņäĖ ņŚ░ļĀ╣ĻĄ░ņŚÉņä£ļŖö ļæöņāüĻ│╝ ļéÖņāüņØ┤ ļ╣äņŖĘĒĢ£ ņłśļĪ£ ļéśĒāĆļé¼ņ£╝ļéś 13-18ņäĖ ņŚ░ļĀ╣ĻĄ░ņŚÉņä£ļŖö ĒÅŁļĀź ļ░Å ļæöņāüņØ┤ ļéÖņāüļ│┤ļŗż ļŹö ļ¦ÄņØ┤ ļ░£ņāØĒĢśņśĆļŗż. ņłśņłĀ ļ░®ļ▓Ģņ£╝ļĪ£ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņŻ╝ļĪ£ ņåŹļłłņŹ╣ ļ░æ ņĀæĻĘ╝ļ▓Ģ(72.7%)ņØä ņé¼ņÜ®ĒĢśņŚ¼ ņłśņłĀĒĢśņśĆļŖöļŹ░ ņåŹļłłņŹ╣ ļ░æ ņĀæĻĘ╝ļ▓ĢņØĆ ņĀäļ░®ņŚÉ ļ░£ņāØĒĢ£ ĒĢśļ▓Į ņĢłņÖĆ Ļ│©ņĀłņØś Ļ╝¼ņ×äņØä ĒæĖļŖö ļŹ░ ņ£ĀņÜ®ĒĢśļŗż. ĒĢśņ¦Ćļ¦ī ĒĢśļ▓Į ņ×¼Ļ▒┤ ņØ┤ņŗØĒÄĖņØä ņéĮņ×ģĒĢśĻĖ░ ņ£äĒĢ┤ņä£ Ļ│©ņĀłņäĀ ņŻ╝ņ£ä ņŚ░ņĪ░ņ¦üņØä ļ¬©ļæÉ ļ░Ģļ”¼ĒĢ┤ņĢ╝ ĒĢśļŖö ļŗ©ņĀÉņØ┤ ņ׳ļŗż[12]. Ļ▓ĮņāüņĢģļÅÖ ņĀæĻĘ╝ļ▓ĢņØĆ ņĀäļ░®ņŚÉ ļ░£ņāØĒĢ£ Ļ│©ņĀłļČĆ ņĀĢļ│Ą ņŗ£ ņłśņłĀ ņŗ£ņĢ╝ ļ░Å ĻĖ░ĻĄ¼ ņĪ░ņ×æņŚÉ ņĀ£ĒĢ£ņĀÉņØ┤ ņ׳ņ£╝ļéś Ēøäļ░® ņĢłņÖĆņØś ņŗ¼ĒĢ£ Ļ│©ņĀł ņĀĢļ│ĄņŚÉ ņ×äņāüņĀüņØĖ ņ£ĀņÜ®ņä▒ņØ┤ ņ׳ļŗż. ĒĢśņ¦Ćļ¦ī Ļ▓ĮņāüņĢģļÅÖ ņĀæĻĘ╝ļ▓Ģ ļŗ©ļÅģņ£╝ļĪ£ļŖö ļü╝ņŚ¼ņ׳ļŖö ņĢłĻĄ¼ņĪ░ņ¦üņØä ĒĢ┤Ļ▓░ĒĢśĻĖ░Ļ░Ć ĒלļōżĻĖ░ ļĢīļ¼ĖņŚÉ ļŗ©ļÅģņ£╝ļĪ£ ņé¼ņÜ®ĒĢśĻĖ░ņŚÉļŖö ņĀ£ĒĢ£ņé¼ĒĢŁņØ┤ ņ׳ļŗż[13]. ĒåĄĻ│äĒĢÖņĀüņ£╝ļĪ£ ņØśļ»ĖļŖö ņŚåņŚłņ£╝ļéś, ņĀäņ▓┤ 22ņśł ņżæ ņåŹļłłņŹ╣ ļ░æ ņĀæĻĘ╝ļ▓ĢĻ│╝ Ļ▓ĮņāüņĢģļÅÖ ņĀæĻĘ╝ļ▓ĢņØä ļÅÖņŗ£ņŚÉ ņŗ£Ē¢ēĒĢ£ ļ│æĒĢ® ņĀæĻĘ╝ļ▓Ģ 2ņśłņŚÉņä£ļ¦ī ņłĀĒøä ņ£Āņ░®ņ£╝ļĪ£ ļ│Ąņŗ£Ļ░Ć ņāØĻ▓© ņ×¼ņłśņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż(p=0.065). ļ│ĖņøÉņŚÉņä£ļŖö ņĢłņÖĆ Ļ│©ņĀłņØś ļČĆņ£äĻ░Ć Ēøäļ░®ļČĆņ£äņØ╝ ļĢī ļ│æĒĢ®ņłśņłĀņØä ņØ┤ņÜ®ĒĢ┤ņä£ ĻĄÉņĀĢĒ¢łņŚłĻ│Ā, ņØ┤Ļ▓āņ£╝ļĪ£ ĒīÉļŗ©ĒĢ┤ ļ│╝ ļĢī Ēøäļ░®ļČĆņ£ä Ļ│©ņĀłņŚÉņä£ļŖö ņ×¼ņ£Āņ░®ņØä ļ░®ņ¦ĆĒĢśĻĖ░ ņ£äĒĢ┤ņä£ ņóĆ ļŹö ĒÖĢņŗżĒĢ£ ņŗ£ņĢ╝ ĒÖĢļ│┤ņÖĆ ņĀĢĒÖĢĒĢ£ ņ£äņ╣śņŚÉ ņØ┤ņŗØļ¼╝ņØä ņéĮņ×ģ ĒĢśļŖö Ļ▓āņØ┤ ņżæņÜöĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ņĢ×ņä£ ņé┤ĒÄ┤ļ│Ė ļ░öņÖĆ Ļ░ÖņØ┤ white-eyed ņĢłņÖĆ ņÖĖĒ¢ź Ļ│©ņĀłņØĆ ņ×äņāüņĀü ņ”ØņāüĻ│╝ ņśüņāüņØśĒĢÖņĀü ņåīĻ▓¼ņØ┤ ļ¬ģĒÖĢĒĢśņ¦Ć ņĢŖņĢä Ļ▓ĮĒŚśņØ┤ ļČĆņĪ▒ĒĢ£ ņ×äņāüņØśļŖö ņ¦äļŗ©ņØ┤ ņ¦ĆņŚ░ļÉśņ¢┤ ņłśņłĀ ņŗ£ĻĖ░ļź╝ ļåōņ╣śļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦Äļŗż. ļö░ļØ╝ņä£ ņåīņĢä ņÖĖņāü ĒÖśņ×Éļź╝ ļŗżļŻ©ļŖö ņ×äņāüņØśļŖö white-eyed ņĢłņÖĆ ņÖĖĒ¢ź Ļ│©ņĀłņØ┤ ņØśņŗ¼ņØ┤ ļÉĀ Ļ▓ĮņÜ░ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ņØä ĒĢśĻĖ░ļ│┤ļŗżļŖö ļ│┤ļŗż ņĀüĻĘ╣ņĀüņ£╝ļĪ£ ņłśņłĀņĀü ņ╣śļŻīļź╝ Ļ│ĀļĀżĒĢśļŖö Ļ▓āņØ┤ ļ│┤ļŗż ļéśņØĆ Ļ▓░Ļ│╝ļź╝ ņ¢╗ņØä ņłś ņ׳ļŖö ļ░®ļ▓Ģņ×äņØä Ļ▓¼ņ¦ĆĒĢ┤ņĢ╝ ĒĢ£ļŗż.
NotesAuthor Contribution Conceptualization: all authors. Data curation: Gyo Han Bae, Geun Woo Park, Tai Jung Park, Woong Jae Noh. Formal analysis: Woong Jae Noh, Tae Young Jung. Funding acquisition: all authors. Methodology: Gyo Han Bae, Tae Young Jung. Project administration: Gyo Han Bae, Tae Young Jung. Resources: Gyo Han Bae, Tai Jung Park, Woong Jae Noh. Supervision: Woong Jae Noh, Tae Young Jung. Validation: all authors. Visualization: Gyo Han Bae. WritingŌĆöoriginal draft: Gyo Han Bae. WritingŌĆöreview & editing: Geun Woo Park, Tai Jung Park, Woong Jae Noh, Tae Young Jung. Fig.┬Ā1.Preoperative and postoperative 9 cardinal position of gaze. A: Restriction of upward (red line) and downward (blue line) gaze in the right eye with no evidence of periocular soft tissue trauma. B: 3 months after operation shows partial improvement of extraocular movement. 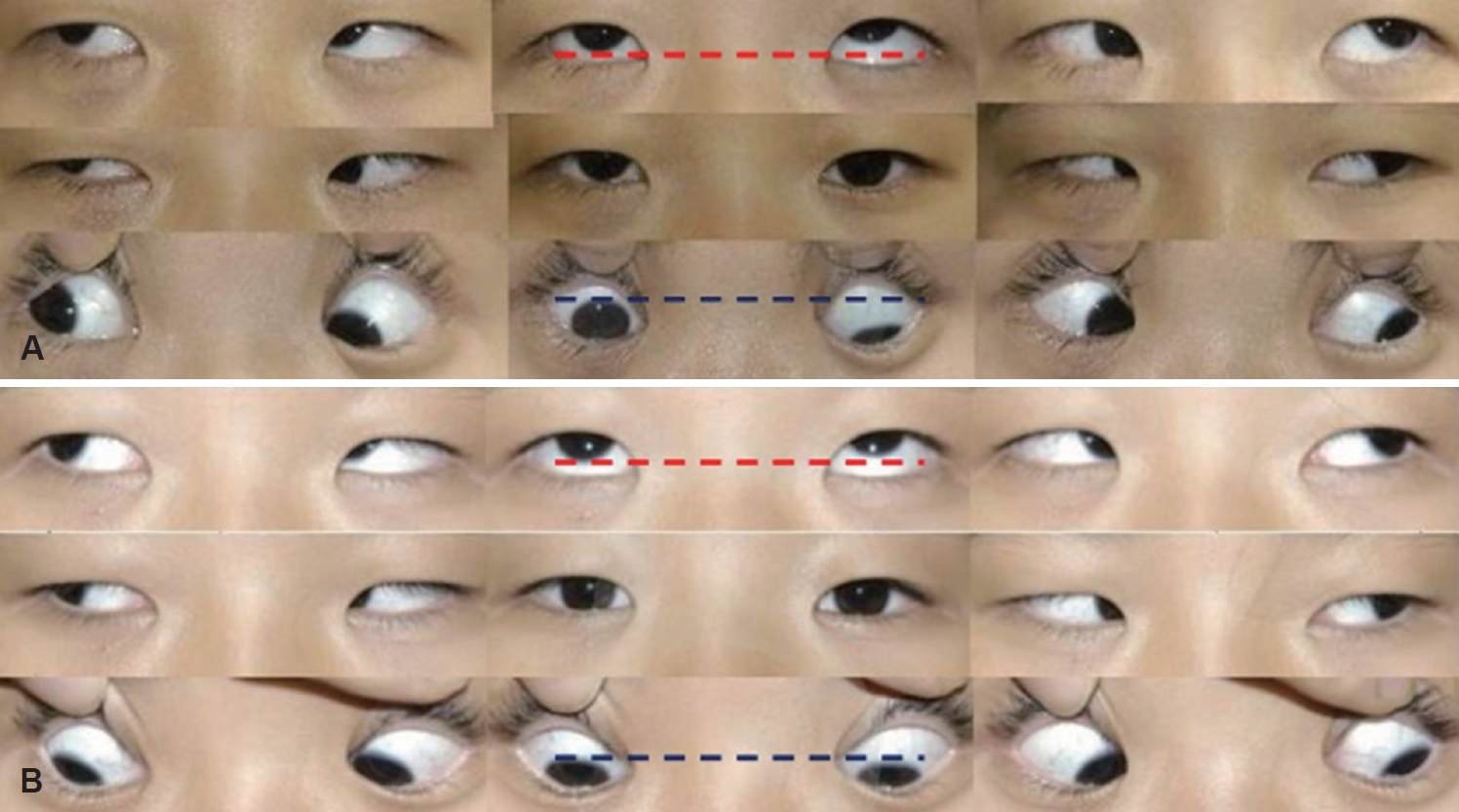
Fig.┬Ā2.Preoperative image and intraoperative local finding in the same patient. A: Preoperative orbital CT demonstrates no definite fracture line or extraocular muscle entrapment. B: Intraoperative endoscopic finding shows entrapment of the inferior rectus muscle (arrow) in fracture line. 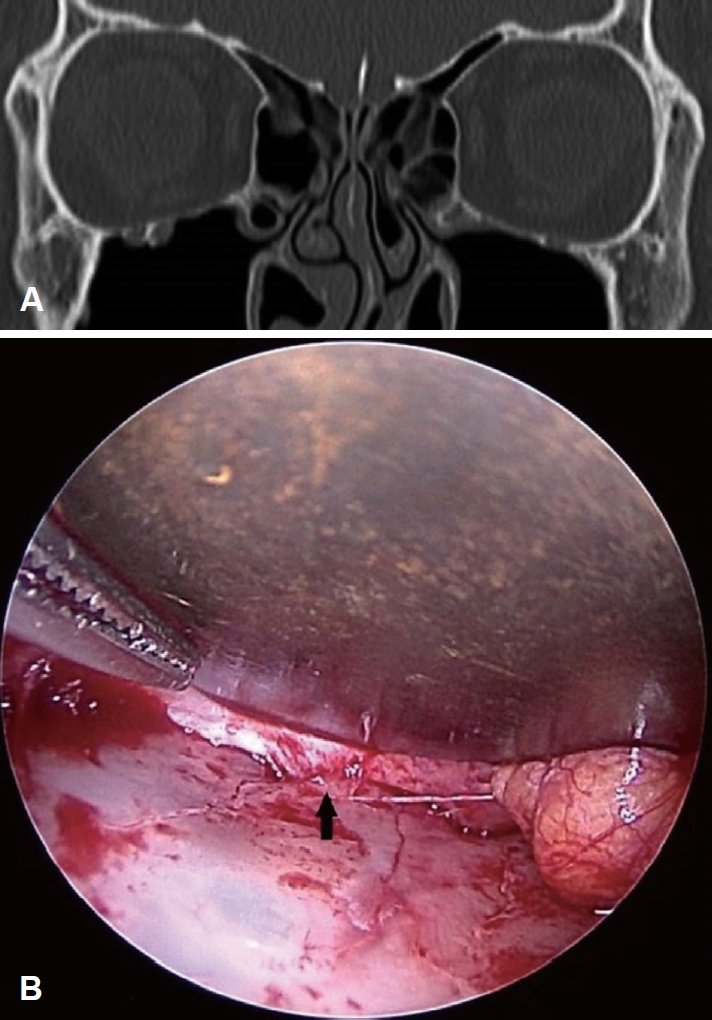
Table┬Ā1.Patient demographics (n=22) Table┬Ā2.Data of 22 patients with white-eyed orbital blow out fracture Table┬Ā3.Age group, operation method and trauma to operation time classified by postoperative ocular symptom
REFERENCES1. Jordan DR, Allen LH, White J, Harvey J, Pashby R, Esmaeli B. Intervention within days for some orbital floor fractures: The white-eyed blowout. Ophthalmic Plast Reconstr Surg 1998;14(6):379-90.
2. Alcal├Ī-Galiano A, Arribas-Garc├Ła IJ, Mart├Łn-P├®rez MA, Romance A, Montalvo-Moreno JJ, Juncos JM. Pediatric facial fractures: children are not just small adults. Radiographics 2008;28(2):441-61.
3. Cobb AR, Jeelani NO, Ayliffe PR. Orbital fractures in children. Br J Oral Maxillofac Surg 2013;51(1):41-6.
4. Tse R, Allen L, Matic D. The white-eyed medial blowout fracture. Plast Reconstr Surg 2007;119(1):277-86.
6. de Man K, Wijngaarde R, Hes J, de Jong PT. Influence of age on the management of blow-out fractures of the orbital floor. Int J Oral Maxillofac Surg 1991;20(6):330-6.
7. Kwon JH, Moon JH, Kwon MS, Cho JH. The differences of blowout fracture of the inferior orbital wall between children and adults. Arch Otolaryngol Head Neck Surg 2005;131(8):723-7.
8. Koltai PJ, Amjad I, Meyer D, Feustel PJ. Orbital fractures in children. Arch Otolaryngol Head Neck Surg 1995;121(12):1375-9.
9. Kim NH, Kang SJ. Correlation between the time to surgery and that to recovery from postoperative diplopia based on a single-center, retrospective experience: A case series of 11 patients. Arch Plast Surg 2014;41(5):486-92.
10. Yang JW, Woo JE, An JH. Surgical outcomes of orbital trapdoor fracture in children and adolescents. J Craniomaxillofac Surg 2015;43(4):444-7.
11. Kwon YH, Park DW, Chung JY, Ahn HB. A clinical study of pediatric orbital wall fracture. J Korean Ophthalmol Soc 2006;47(1):7-12.
|
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

 |
 |