거대 낭성 병변으로 발현된 후인두의 결핵 1예
A Case of Retropharyngeal Tuberculosis Presenting as a Huge Cystic Lesion
Article information
Trans Abstract
The authors report the clinical features of huge retropharyngeal cyst, which was confirmed as tubercular abscess, in a 24-year-old woman. Retropharyngeal tuberculosis is a rare type of disease and only four cases have been reported in Korea. In this case, the patient experienced foreign body sensation and hoarseness in the throat. On endoscopic examination and computed tomography, a cyst-like lesion which narrowed the oropharynx was shown in the left retropharyngeal space. The patient was successfully treated with surgical drainage and anti-tubercular therapy.
서 론
결핵균(mycobacterium tuberculosis)에 의한 감염은 대부분 폐에 발생한다[1]. 하지만 결핵균은 폐 이외에도 임파선, 흉막, 비뇨생식관, 골관절, 중추신경계, 소화기계 등 다른 장기에도 침범할 수 있으며, 두경부 영역의 감염은 폐를 제외한 감염의 10~15% 정도를 차지한다. 그 중 결핵성 임파선염은 모든 결핵성 병변의 약 6%를 차지하고, 만성으로 진행할 경우 농양을 형성할 수 있다. 1990년대에 항결핵 요법이 확립된 이후, 두경부 영역에서 결핵균에 의한 농양 유병률은 감소하였으나 여전히 환자들이 보고되고 있다[2].
저자들은 인후부 이물감 및 애성을 주소로 내원한 환자에서 거대한 낭종 형태의 후인두 병변을 발견하였고, 절개 배농후에 시행한 조직 검사와 결핵 중합효소 검사를 통해 결핵성 경부 농양으로 진단하였다. 후인두의 낭종성 병변은 이비인후과의 응급 질환인 후인두 농양을 반드시 감별해야 하며, 병의 경과에 따라 기도 폐색이 의심될 경우 즉각적인 기도 확보와 절개 배농 등의 응급 처치가 필요할 수 있다. 또한 새기형이나 기관지 낭종과 같은 선천성 병변이나 부 침샘이나 신경 조직 기원의 종양, 표피성 봉입 낭종 등과도 감별이 필요하다. 후인두의 낭종성 병변에서 결핵 감염이 원인이 되는 경우는 드물기에, 저자들은 문헌 고찰과 함께 이를 보고하는 바이다.
증 례
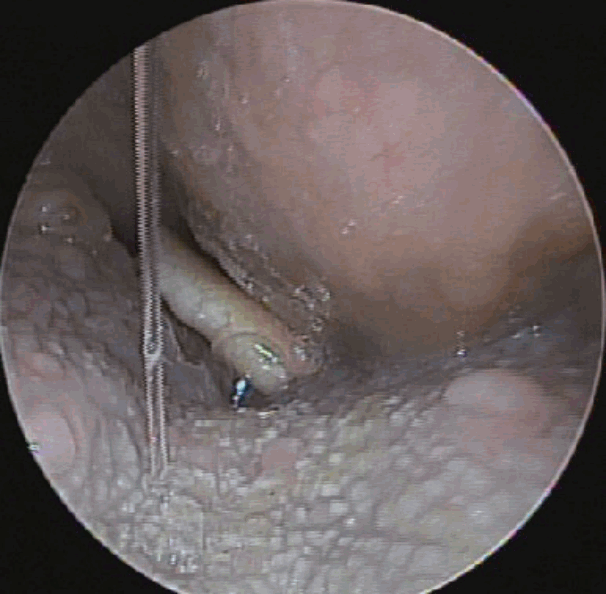
24세 여자 환자가 2주 전부터 발생하여 진행되는 양상의 목 이물감과 애성을 주소로 내원하였다. 환자는 2년 전 폐결핵을 진단받고 항결핵 치료를 받은 후 완치 판정을 받은 과거력이 있었고, 4년 전부터 하루 반 갑의 흡연을 해오고 있었다. 내원 당시 생체징후는 안정적이었고, 후두내시경상 구인두에서 하인두에 걸쳐 좌측 후인두벽에서 전방으로 팽윤되어 기도를 막고 있는 종괴가 관찰되었다(Fig. 1). 혈액검사에서 C 반응성 단백질 수치가 4.1 mg/dL로 증가된 것 외에는 특이 소견은 없었다. 흉부 엑스레이 검사에서는 우측 하부 폐영역에서 기관지 주변 침윤이 관찰되고 있었다.
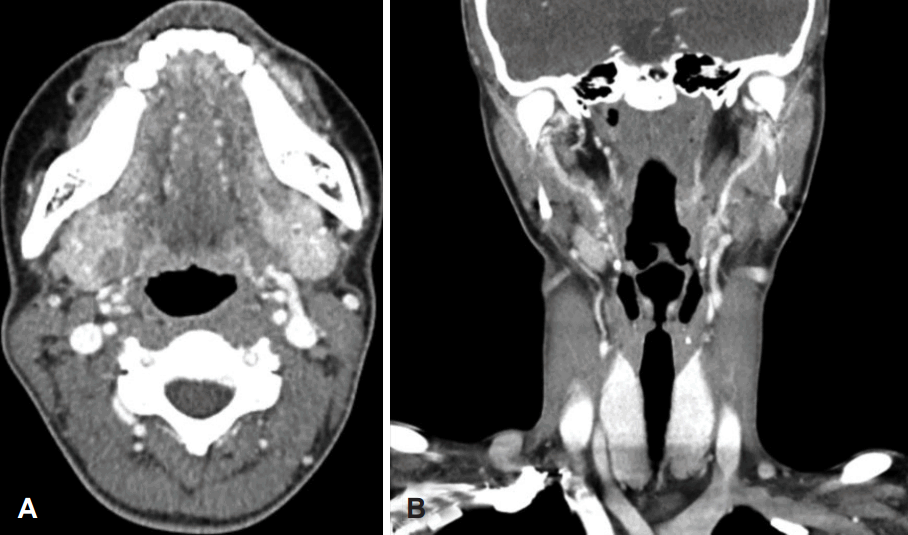
경부 컴퓨터단층촬영 영상(CT)에서는 좌측 후인두 부위에 3.6×1.8 cm 크기로 주변 조직과 잘 구분되는 낭성 병변이 확인되었으며 낭종의 경계를 따라 낭종벽의 조영 증강 소견을 관찰할 수 있었다. 그리고 좌측 경부 Level II 영역에서 1.8 cm 크기의 비대된 임파선과 좌측 상부 폐영역에서 폐기종을 동반한 석회화 결절이 함께 관찰되었다(Fig. 2). 환자는 상부 기도의 폐색 가능성이 있어 응급으로 전신 마취하에 구강 내 접근을 통한 절개 및 배농술을 시행하였다. 병변의 표면 점막에 종절개를 시행한 후 점막 하층의 연부 조직을 박리하여 CT에서 확인되던 낭종의 외벽을 확인하였고, 병변 내 액체에 대한 흡입 천자를 시행하여 점성이 높은 짙은 갈색의 액체를 흡입하였다. 낭종은 흰색을 띠고 있었으며, 괴사 소견이 동반되어 단단하지 못하고 잡으면 쉽게 뜯어지는 양상이어서 낭종의 완전 절제는 불가능하였다. 절개창을 통해 확인되는 괴사 조직을 최대한 제거한 후 절개 부위를 봉합하고 수술을 종료하였다. 수술 후 검체에서 시행한 항산성 염색 검사와 결핵균 배양 검사는 음성이었으나, 조직 검사에서 건락성 괴사 조직을 포함하며 만성 활동성 염증 소견을 보이는 육아종성 병변을 확인할 수 있었으며(Fig. 3), 결핵균 중합효소 반응검사(Tb-PCR)에서 양성을 보여 결핵 감염에 의한 후인두의 농양으로 진단할 수 있었다. 절개 배농술을 시행한 이후 후인두벽의 부종은 남아 있었으나 환자의 주관적 증상은 호전되었다. 이후 환자는 본원 내과 외래에서 6개월간 항결핵제(isoniazid 300 mg/day, rifampicin 450 mg/day, ethambutol 800 mg/day, pyrazinamide 1000 mg/day, pyridoxine 50 mg/day)를 투여받았다. 항결핵제 치료 종료 후 환자는 주관적 증상 없이 정상 인두 소견을 보이고 있었으며, 추적 관찰을 위해 시행한 CT 검사에서도 이전에 관찰되었던 후인두벽의 낭종성 병변은 완전히 소실되었다(Fig. 4). 이후 9개월간의 추적 관찰 중 재발의 소견은 관찰되지 않고 있다.
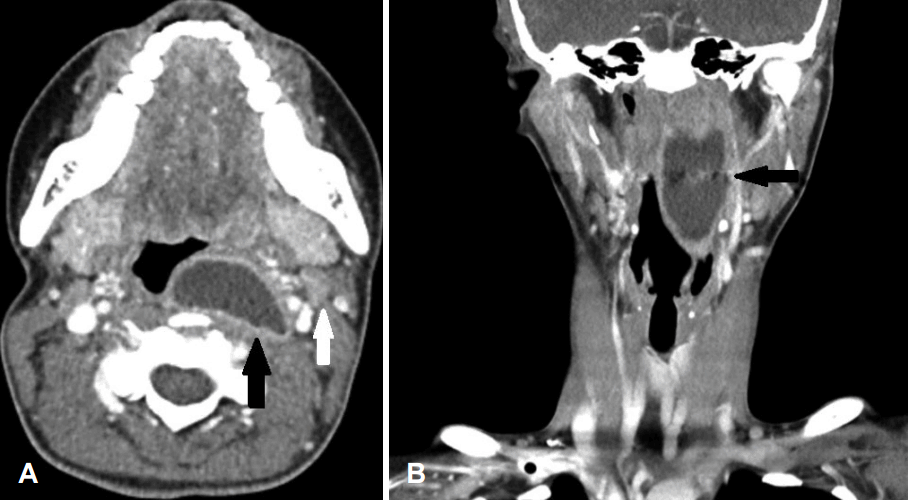
Axial (A) and coronal (B) images of neck CT with enhancement before surgery showed a distinct cystic lesion (black arrow) at the retropharyngeal space and enlarged lymph node in level II area (white arrow)
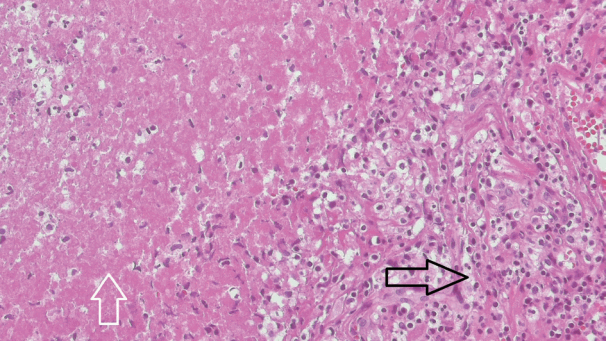
Pathologic finding with hematoxylin and eosin staining (×200) revealed suspicious granuloma composed of epithelioid histiocytes and lymphoplasma cells (black arrow) with caseous necrosis (white arrow).
고 찰
두경부에 발생하는 결핵성 임파선염은 신체진찰상 2~4 cm 크기의 경부 종물 형태가 57.3%로 가장 많이 관찰되고, 경부 종물의 자각 증상 이후 진단까지 3개월 이내의 이환 기간을 가진 경우가 54.9%를 차지한다[2]. 발열, 두통, 피로감, 체중감소, 발한 및 병변 주변의 압통이 특징이고, 악화되면 농양이나 피부 누공이 생길 수 있다[2,3]. 과거 폐결핵의 병력이 17%에서 관찰되고, 흉부 엑스레이 검사에서 결핵의 흔적이 나타나는 경우가 17.6%에서 확인되는데, 활동성 결핵이 8.5%이고 이 중 절반에서만 객담에 대한 항산성 염색 검사를 통해 결핵균이 동정된다고 보고되었다[2]. 결핵성 임파선염의 치료는 기본적으로 전신적인 항결핵제의 투약이며, 필요에 따라 절개 배농술이나 림프절 절제술을 추가로 시행할 수 있다.
후인두에 발생하는 낭종성 병변은 우연히 발견되거나 기존의 무증상 낭종에서 급성 감염이 발생하여 통증이나 호흡 곤란, 연하 장애 증상이 생기면서 진단된다. 이 경우, 후인두의 병변은 환자의 주관적 증상과 후두내시경 소견만으로는 양상이 비슷하여 감별진단이 어려울 수 있다. 문헌 고찰에 따르면 후인두의 새기형이 감염 후 농양 형태로 나타나거나[4] 췌장 가성낭종이 종격동을 경유하여 후인두로 돌출되어 발현하는 경우[5], 비인강의 Thornwaldt’s cyst에 감염이 동반되어 후인두로 튀어나온 경우가[6] 보고된 바 있다. 또한 낭종은 아니지만 과거 보고되었던 증례 중에서, 후인두벽의 해면상 혈관종[7], 하인두에서 발생한 지방종[8], 이하선에서 유래하여 구강 및 인후로 돌출한 형태의 혼합종양[9], 하인두 후벽에 발생한 신경초종[10] 등도 후인두벽에서 기원하여 기도로 돌출되어 임상적으로 유사한 소견을 보일 수 있다. 따라서 후인두벽에서 발생한 종물에 대해 앞서 언급한 모든 질환이 감별진단에 포함되어야 할 것이다.
후인두 부위에 발생하는 결핵에 의한 농양성 병변은 매우 드물며, 척추 결핵에서 유래한 것이 많고 경부 임파선 조직이 풍부한 소아에서 빈도가 높은 것으로 알려져 있다[1]. 문헌 고찰에 의하면 국내에서는 현재까지 하인두에 발생한 원발성 결핵성 농양 1예[11], 척추 결핵에서 유래하여 경추체 파괴를 동반한 결핵성 심경부 감염 1예[12], 비인강에 발생한 결핵종에 후인두 농양이 동반된 1예[13], 임산부에서 원발성으로 발생한 결핵성 인후농양 1예[14]가 보고되었다. 진단은 문진 시 과거력에서 결핵 감염 여부가 중요하며, 두경부 및 구인두의 신체진찰 및 후두내시경을 시행하고 세침흡인검사를 시행해 볼 수 있다. 영상의학적 평가로는 흉부 엑스레이 촬영, 컴퓨터단층촬영 등이 진단에 도움을 줄 수 있다. 확진은 결핵균의 배양을 통해서 내릴 수 있으나 결과를 얻는 데에 2~4주 정도의 시간이 걸리는 제한점이 있다. 세침흡인검사에서 얻은 검체를 Tb-PCR을 통해 진단하는 방법이 유용하기는 하지만 진단 민감도는 24~67%로 항상 효과적인 것은 아니다. 세침흡인검사에서 진단이 안 될 경우에는 절제 생검술에서 얻은 검체에 대한 병리조직학적 검사를 시행해 볼 수 있다.
두경부에 발생한 결핵은 대부분 표준적인 항결핵 치료에 반응을 한다. 하지만 약물 치료가 효과적이지 않거나, 농양을 형성했을 경우, 궤양성 병변으로 진행했거나 누공을 형성했을 경우에는 수술적 치료를 고려해 보아야 한다. 약물에 반응하지 않는 결핵성 임파선염의 경우 필요하면 경부 곽청술을 시행하는 것도 하나의 방법이 될 수 있다[3]. 본 증례의 경우처럼 후인두 부위에 농양성 병변을 형성하여 상기도 폐쇄 증상이 동반된 경우에는 수술적 방법을 통해 병변의 크기를 줄여 주관적 증상을 개선하고 기도를 확보하며, 수술 시 시행한 조직학적 검사 결과에 따라 항결핵 요법을 병행할 수 있다.
본 증례에서 환자는 서서히 진행된 목이물감과 애성을 주소로 내원하였으며 이후 시행한 후두내시경과 컴퓨터단층촬영 소견에서 후인두벽의 낭종성 병변이 확인된 경우로, 내시경과 CT 소견에서 결핵성 임파선염에 의한 농양 형성보다는 오히려 새기형과 같은 선천성의 낭종성 병변을 우선 고려할 수 있는 소견이었다. 과거력을 통해 결핵성 감염의 가능성을 의심하고, 절개 배농 시 Tb-PCR을 포함하여 조직 검사를 함께 시행하지 않았다면, 정확한 진단과 치료가 늦어질 수 있었다. 따라서 후인두벽에 생긴 낭종성 병변을 진단하고 치료할 경우에는, 결핵 감염의 과거력을 반드시 확인하며 결핵성 임파선염에 의한 농양 형성의 가능성도 염두에 두고 감별해야 할 것이다.