갑상선 유두암 환자에서 전이성 양측 림프절로 가장한 Kikuchi-Fujimoto병: 증례 보고 및 문헌 고찰
Kikuchi-Fujimoto Disease Masquerading as Bilateral Lymph Node Metastasis in a Patient With Papillary Thyroid Carcinoma: A Case Report and Literature Review
Article information
Trans Abstract
Kikuchi-Fujimoto disease (KFD), also known as histiocytic necrotizing lymphadenitis, is common in young Asian women under the age of 30, and is usually characterized by fever, myalgia, fatigue, and cervical lymphadenopathy. Because patients with KFD often present with necrotic lesions that are also features of lymph node metastasis, ipsilateral or bilateral lymph node enlargement in head and neck cancer patients can be disguised as lymph node metastasis. We present an unusual case of KFD mimicking bilateral metastatic papillary carcinoma of the thyroid. This study emphasizes that KFD should be considered when diagnosing lymph nodes with necrotic lesions but without malignant cells in young women.
서 론
조직구 괴사성 림프절염으로도 알려진 기쿠치병(Kikuchi-Fujimoto disease)은 젊은 아시아 여성에서 흔하며, 일반적으로 발열, 근육통, 전신 피로감 및 편측 다발성 경부 림프절 비대가 특징인 양성질환이다[1,2]. 기쿠치병은 종종 경부 림프절 악성 전이의 특징인 림프절 내 괴사성 병변이 있기 때문에 두경부암 환자의 동측 또는 양측 림프절 비대는 림프절 전이로 위장할 수 있다[3].
저자들은 내원 한 달 전 발생한 좌측 다발성 경부 종물로 세침흡인검사를 통해 갑상선암이 확인된 21세 여자 환자에서 수술 후 갑상선 림프절 전이와 기쿠치병이 동반된 1예를 경험하였기에 문헌 고찰과 함께 보고하고자 한다.
증 례
21세 여자 환자가 내원 전 동네 의원에서 급성 림프절염 의증하에 3주간 경구 스테로이드를 복용하였으나 좌측 다발성 경부 종물이 지속되었으며, 이후 타원에서 시행한 경부 초음파 검사 및 초음파 유도 세침흡인검사에서 좌측 갑상선암 의심과 좌측 경부 림프절 scanty clusters of atypical cells 소견으로 수술을 하기 위해 내원했다. 본원에서 외부 슬라이드 재판독상 좌측 갑상선의 highly necrotic malignant tumor 소견과 경부 림프절은 감별진단을 위한 면역조직화학 염색이 필요함이 확인되었다. 환자는 증조 외할머니와 이모가 갑상선 유두암 가족력이 있었고, 특이 과거력, 약물 병력과 방사선 조사 병력은 없었다. 이후 시행한 갑상선 전산화단층촬영(CT)에서 갑상선 우상엽, 우중엽, 좌하엽에서 각각 7.9, 7.2, 12 mm의 불균일(heterogenous)한 조영증강되는 저음영의 결절이 확인되었다. 좌측 level II-IV에 다발성 림프절 전이 의심소견, 좌측 level 1b와 우측 level II에서 불확실한(indeterminate) 림프절 소견, 우측 level II-IV와 양측 level VI에서 반응성 림프절 소견을 보였다(Fig. 1).
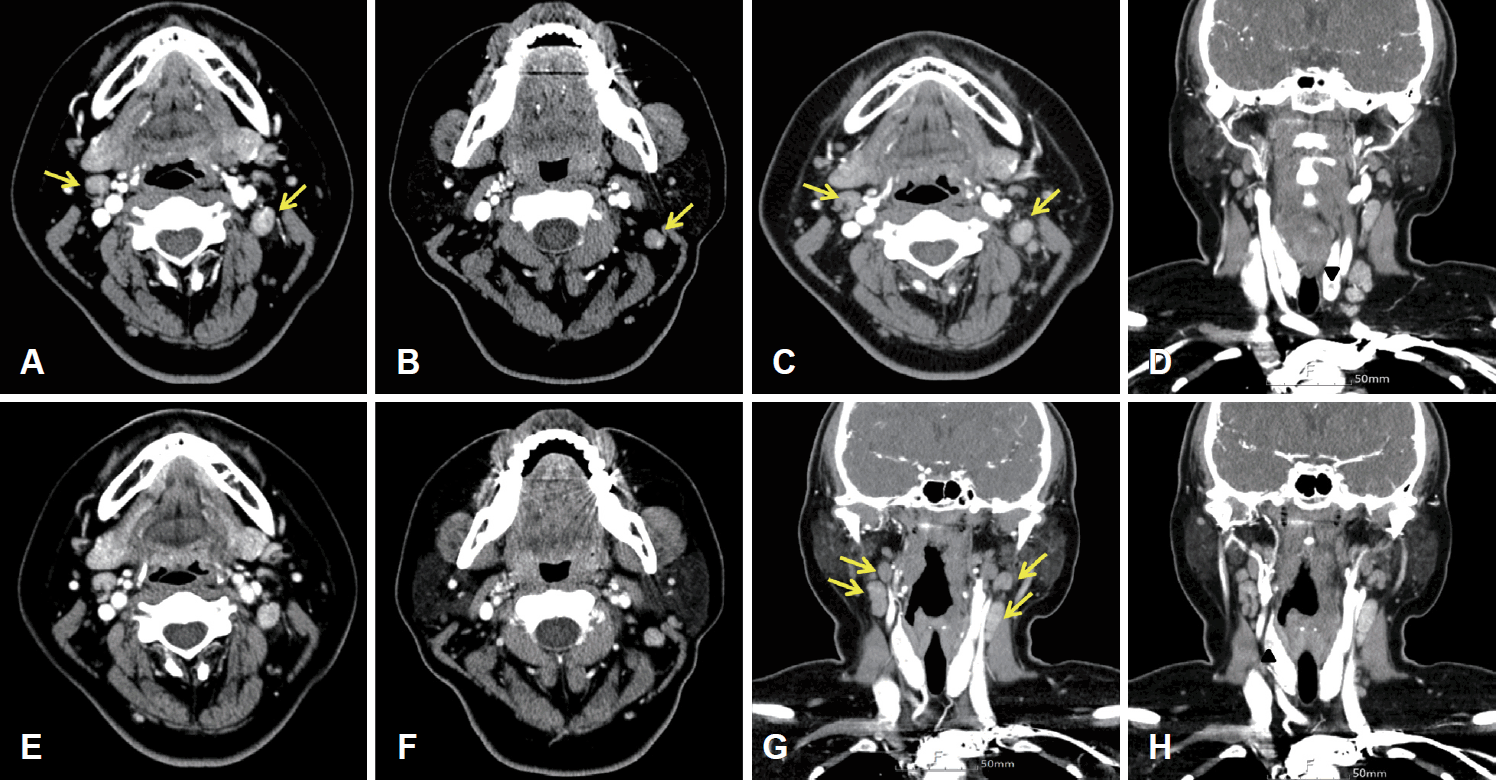
Preoperative thyroid CT with contrast enhance scan showing bilateral cervical lymph node enlargement with heterogeneous enhancement at both level II–III (arrows; A and B), and a 12-mm size of heterogeneous enhancing nodule in lower pole of left thyroid gland (arrowhead, D). Another heterogeneous enhancing nodule in upper pole of right thyroid gland is also noted (arrowhead, H). Multiple lymph nodes in left lateral neck showed early eccentric arterial enhancement (A and B) compared to the delayed phase (E and F), which lead clinical impression for metastatic lymph nodes. Few enlarged lymph nodes with heterogeneous enhancement at both level II–IV were classified as indeterminate lymph nodes (arrows; C and G).
추가로 본원에서 시행한 경부 초음파상 갑상선 좌엽 1.2×0.8×0.7 cm의 크기로 미세 석회화를 동반하며, 침상 경계, 비평행 방향성의 저에코성 고형 결절 Korean Thyroid Imaging Reporting and Data System (K-TIRADS) 5가 확인되어 초음파 유도 세침 흡인 검사를 시행했으며, Bethesda system category V의 악성 의심 결절로 확인되었다. 양측 level II 림프절에서는 다형성 림프세포가 확인되었고, washout thyroglobulin (TG) 결과는 좌측 0.45 ng/mL, 우측 1.24 ng/mL였다(Fig. 2). 갑상선 우엽에서 0.7×0.6×0.5 cm 및 0.7×0.6×0.3 cm 크기의 K-TIRADS 4 결절이 확인되어 양측 갑상선암 의증하에 갑상선 전절제술 및 중앙 림프절절제술을 계획하였고, 한 달 이상 지속되는 양측 경부 종물에 대해 수술 전 세 번째 추가 세침검사를 시행할 것인지 환자와 가족들과 상의하였다. 타원에서 처음 시행한 좌측 림프절 세침검사 소견과 본원에서 촬영한 갑상선 전산화단층촬영 소견으로 양측 선택적 경부 절제술(Lt selective neck dissection [SND], II-V and Rt SND, II-IV)을 추가 계획하였다. 후두 내시경 소견에서 성대마비 소견은 없었다. 일반 혈액 검사에서 이상 소견은 없었으며, 갑상선 기능 검사는 T3 152.6 ng/dL, free T4 1.49 ng/dL, thyroid stimulating hormone (TSH) 1.703 μIU/mL로 정상이었다. 수술 후 최종 조직 병리 검사 결과는 총 65개의 절제된 림프절 가운데 좌측 level VI에서 2개의 갑상선 유두암 전이성 림프절과 기쿠치병을 보이는 15개의 좌측 level II-IV 림프절, 양측 갑상선에서 3개의 유두암이었다(좌측 1.5 cm의 perithyroidal soft tissue 침범소견이 보이는 유두암과 우측에 0.1 cm, 0.2 cm 미세유두암) (Fig. 3). 이후 환자는 특별한 추가적인 합병증 없이 회복되어 외래 추적 관찰 중이다.
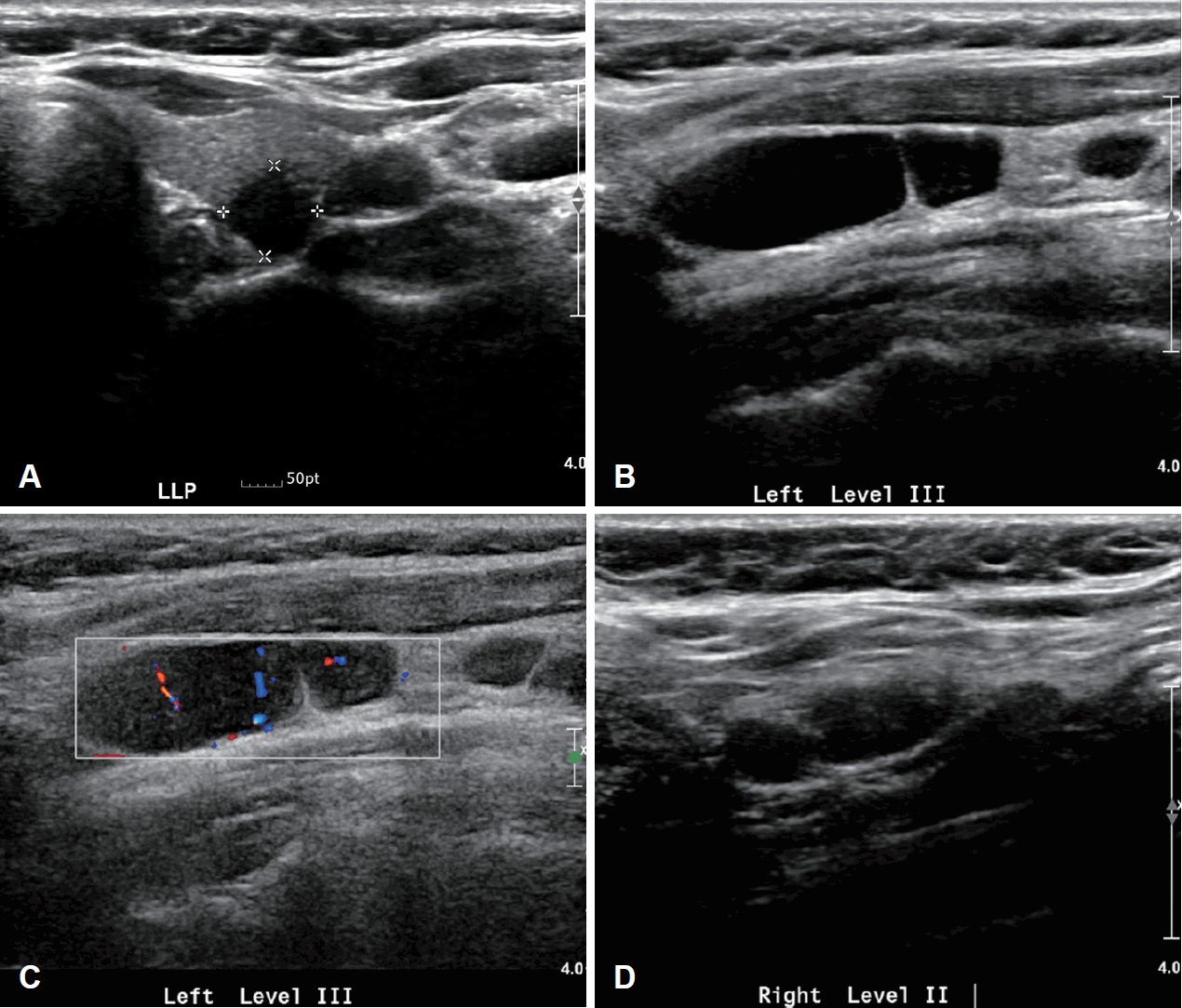
Preoperative ultrasound images. A transverse gray-scale sonogram showed a papillary thyroid carcinoma in the lower pole of left thyroid gland (A). On ultrasound the left level III lymph nodes are enlarged with preservation of the echogenic hilus and abnormal perfusion (B and C). Ultrasound-guided needle aspiration with tissue thyroglobulin measurements was performed in suspected metastatic lymph nodes (B and D).
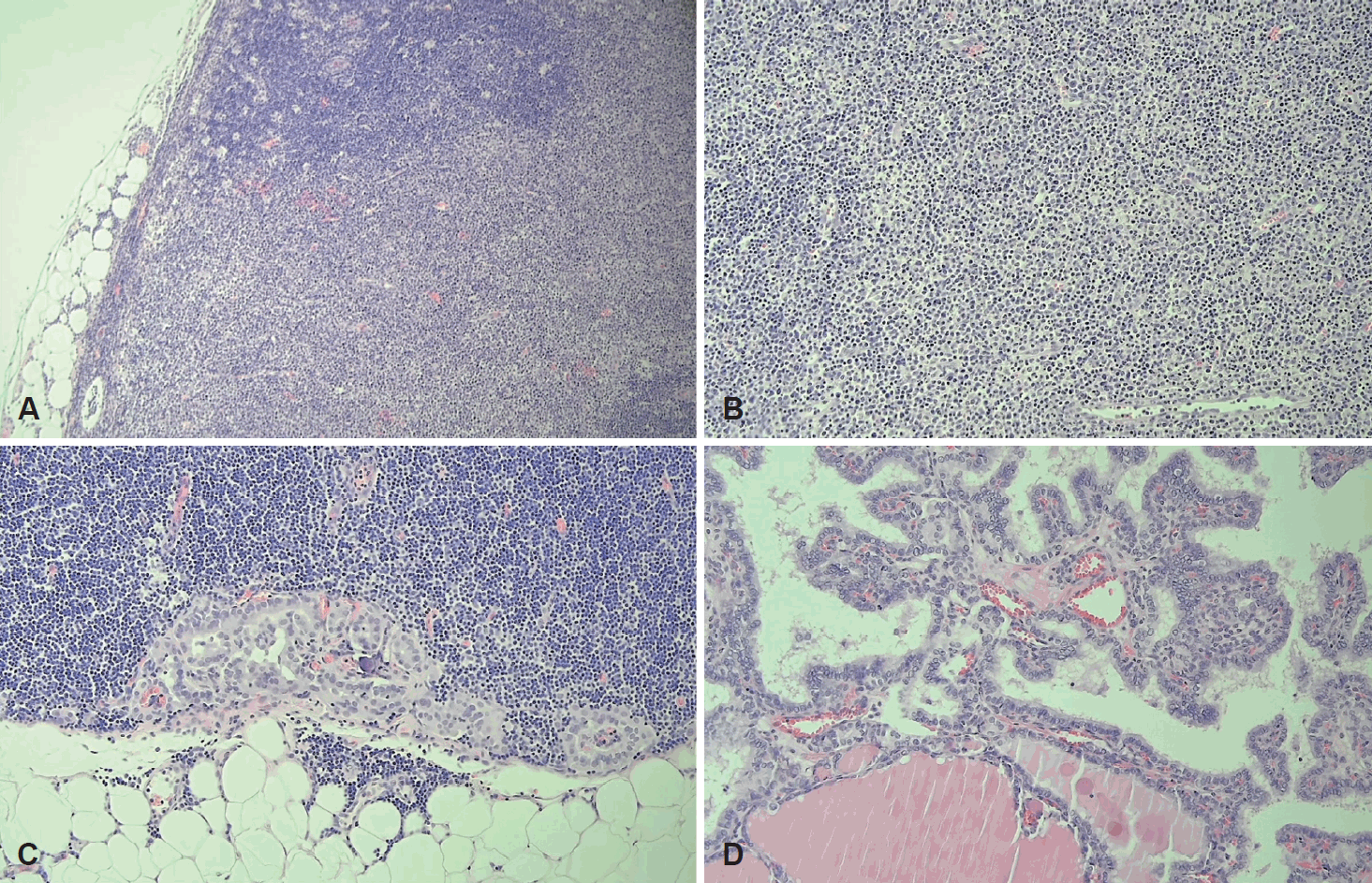
Histopathologic findings. A: The excised lymph node at left level II showed expanded subcapsular parafollicular T zone (H&E, ×100). B: The parafollicular T zone was composed of histiocytic aggregation with dispersed karyorrhectic debris suggesting Kikuchi-Fujimoto disease (H&E, ×200). C: The excised left central neck lymph node revealed metastatic papillary carcinoma (H&E, ×200). D: Papillary thyroid carcinoma with clear overlapping nuclei (H&E, ×200). H&E, hematoxylin and eosin.
고 찰
기쿠치병은 전산화단층촬영상에서 주로 편측, 다발성으로 확인되며, 조영 증강 시 림프절의 조영 증강이 균일하거나, 림프절 주변 부위의 조영이 증강되고 중심 괴사가 동반되는 소견을 보이는 경우가 많다[4]. 경부 초음파에서는 일반적으로 낮은 내부 에코(hypoechoic)를 보이며 주로 균일한 양상(homogenous)으로 보이나 비균일한(heterogenous) 양상의 림프절 비대를 보이기도 한다[4].
갑상선 유두암의 림프절 전이는 전산화단층영상에서 석회화, 낭성 또는 괴사성 변성, 둥근 모양(round shape), 강한 조영증강, 균일한 조영증강 등이 있을 때 의심할 수 있다[5]. 초음파에서는 국소적 또는 미만성의 고에코 병변, 미세 또는 거대 석회화(micro- or macrocalcification), 낭성 변화, 비정상적 혈관 패턴, 둥근 모양 등을 확인할 수 있다[5].
본 증례 환자의 전산화단층영상에서 일부 중심 괴사가 의심되고 조기 동맥기(early arterial phase)에서 더 강하게 조영증강되는 둥근 모양의 다발성 림프절이 확인되었으며, 초음파에서 hilar vessel enhancement를 metastatic foci로 헷갈릴 수 있는 편심성의(eccentric) 고에코, 또는 저에코성 다발성의 림프절들이 확인되었다. 또한 기쿠치병의 소견으로 잘 알려져 있는 perinodal fat infiltration이 저명하지 않아 hilar vessel enhancement가 두드러지는 부분을 갑상선 유두암의 림프절 전이 소견인 early enhancement로 판단하여 영상학적으로 정확한 감별진단을 하는데 어려움이 있었다[6]. 일반적으로 기쿠치병은 perinodal fat infiltration을 보이면서 unilateral lymphadenopathy를 보이고, necrosis가 있을 경우 cortical or paracortical area에 necrosis 소견을 보인다[7].
이와 같이 림프절 전이와 기쿠치병은 전산화단층영상에서 상당 부분 유사한 소견을 보일 수 있으며 발열, 발한 및 전신 피로감 등 기쿠치병의 특징적인 다른 동반증상이 없는 경우도 있기 때문에 수술 전 일괄적으로 시행하는 영상 검사만으로는 구분하기 쉽지 않을 것으로 생각된다. Tong 등[8]은 기쿠치병이 의심되어 세침흡인검사를 시행한 44명의 환자 중, 림프절 절제를 시행한 8예 중 위양성률은 37.5%, 위음성률은 50%를 보고하였고, 위양성 사례에 대한 분석 결과 특정 cytologic features의 과도한 의존과 기쿠치병과 결핵성 림프절염 사이의 morphologic overlap을 세침흡인검사에 부정확성의 원인으로 제시하고 있다.
2013년에 Moon 등[9]은 419명의 갑상선 유두암 환자에서 528건의 washout TG를 측정한 결과와 경부 림프절 절제술 후 최종 진단에서 190개의 악성 림프절과 338개의 양성 림프절을 분석하여, 갑상선 유두암의 림프절 전이를 진단하기 위한 washout TG의 cutoff 값으로 1.0 ng/mL (sensitivity, 98.4%; specificity, 94.4%)를 제시하였으며, 이는 혈청 TSH 억제 및 혈청 TG를 고려해야한다고 제안했다.
본 증례는 이전의 보고들과는 달리 발열, 발한 등 기쿠치병의 특징적인 전신 증상이 없었고, 내원 전 급성 림프절염 의증하에 3주간 경구 스테로이드 복용력이 있었으나 지속된 양측 경부 림프절 비대와 갑상선 유두암이 동반되어 수술 전 기쿠치병을 의심하기 어려웠던 증례였다.
저자들은 Google Scholar와 PubMed에서 갑상선암과 동반된 기쿠치병 4예, 구강암과 동반된 기쿠치병 1예 보고를 찾을 수 있었다(Table 1). 현재까지 보고된 갑상선암의 림프절 전이와 기쿠치병 같은 염증성 림프절 질환들이 동반된 증례는 많지 않으며, 일부 연구에 따르면 66%의 기쿠치병 환자에서 경부 초음파 검사상 악성을 시사하는 소견이 확인되었고[10], 2011년에 Lo 등[11]의 보고에 의하면 기쿠치병은 림프종과 비교해 더 작고 덜 둥글며 덜 망상형 미세결절형의 에코소견을 보이며(micronodular reticular echotexture), 비교적 더 뭉쳐있고(matting) 넓은 피질(cortical widening) 소견을 확인할 수 있다.
경부 림프절 비대를 동반한 환자에서 수술 전 감별 및 정확한 병리학적, 영상학적 진단에 대한 경험과 추가 연구가 필요하며, 특히 갑상선 암이 진단된 젊은 여성에서 두경부 외과의, 병리 및 영상 전문의 간의 협력으로 기쿠치병에 대한 임상적 의심과 경부 림프절 병증에 대한 washout TG를 포함한 세침흡인검사가 정확한 진단을 위한 핵심이다.
Acknowledgements
None.
Notes
Author Contribution
Conceptualization: Won Mi Lee, Ra Gyoung Yoon, Ah Ra Jung. Data curation: Dong Hyuk Jang. Formal analysis: Won Mi Lee, Ra Gyoung Yoon, Ah Ra Jung. Funding acquisition: Won Mi Lee, Ra Gyoung Yoon, Ah Ra Jung. Investigation: Ah Ra Jung. Project administration: Dong Hyuk Jang. Supervision: Won Mi Lee, Ra Gyoung Yoon, Ah Ra Jung. Validation: Won Mi Lee, Ra Gyoung Yoon, Ah Ra Jung. Writing—original draft: Dong Hyuk Jang. Writing—review & editing: Won Mi Lee, Ra Gyoung Yoon, Ah Ra Jung.

