해부학적 차이에 따른 전누골와 접근법의 신경학적 이환율 발생 가능성에 대한 연구
A Study on the Possibility of Neurological Morbidity of Prelacrimal Recess Approach Depending on Anatomical Differences
Article information
Trans Abstract
Background and Objectives
The maxillary sinus disease is mainly treated through the middle meatal antrostomy, but there is a disadvantage in that it does not approach the lesions of the anterior wall of the maxillary sinus. On the other hand, the prelacrimal recess approach (PLA) can be used to access the lesions of the anterior wall of the maxillary sinus. However, complications after PLA may include nasal bleeding, infection, epiphora, and neurological symptoms. We investigated the possibility of neurological morbidity (anterior superior alveolar nerve injury) after PLA by imaging.
Subjects and Method
A total of 253 people were studied by using 506 samples of paranasal sinus CT. According to the Simmen and Arosio methods, the study groups were classified into the following categories: PLA type I (<3 mm), type II (3-7 mm), and type III (>7 mm), internal angle of pyriform notch (IAPN), type A (below 45°), type B (from 45° to 60°), and type C (60° excessive).
Results
Of the PLA types, the IAPN value was the largest in the type III and smallest in the type I, and there were significant differences among the three groups (p<0.001).
Conclusion
CT Evaluation prior to PLA would help physicians to predict the likelihood of neurological morbidity such as maxillary sensory abnormalities.
서 론
상악동 질환은 주로 중비도 개창술을 통해 해결되었으나 상악동 전벽과 하벽의 병변에는 접근되지 않는 단점이 있으며, 중비도와 하비도 개창술을 동시에 시행하면 상악동으로의 좋은 접근이 가능하나 전누골와(prelacrimal recess)에는 불충분할 수 있다[1].
최근까지 상악동 반전성 유두종에 대해 가장 일반적으로 사용되는 접근법은 내시경적 내측상악절제술이다[2,3]. 이 접근법은 상악동 내의 전누골와와 치조함요(alveolar recess)의 병변 제거가 어렵고, 하비갑개 및 누관(lacrimal duct)을 포함한 상악동 내벽을 절제하므로 합병증으로는 유루증, 가피, 빈코증후군이 있다. 병변의 위치와 정도에 따라 적합한 수술 접근법을 선택하면 반전성 유두종의 재발률이 감소될 수 있다.
Zhou 등[4,5]은 내시경 전누골와 접근법(prelacrimal recess approach, PLA)을 제안하였다. 이 접근법의 장점은 내시경 하에서 상악동 내 전누골와의 병변을 용이하게 제거 가능하며 하비갑개와 누관이 보존되어 빈코증후군의 방지와 누관의 기능이 유지된다.
Simmen 등[6]은 PLA의 수술 용이성을 예측하기 위해 전누관와 전창 거리(prelacrimal recess window distance, PLRWD)인 상악동 전벽의 후부를 통해 접선(tangenital line)과 누관의 전면과의 평행선 사이의 거리를 측정하였다. 이 거리를 기초로 한 영상학적 분류를 타입 I (3 mm 미만), 타입 II(3 mm 이상-7 mm 미만), 타입 III (7 mm 이상)로 제안하였다. PLRWD가 클수록 수술적 접근이 용이하다고 하였으나, PLRWD가 PLA에 따른 수술 후 합병증에 대한 예상 변수인지는 알 수 없다.
PLA 후 합병증으로 비출혈, 감염, 유루증, 신경학적 증상이 포함된다[7]. 신경학적 증상으로 전상 치조 돌기(anterior superior alveolar process) 및 앞니에 대한 지속적인 감각 이상이 장기적인 후유증으로 보고되었다[8]. 전상 치조 신경(anterior superior alveolar nerve)이 전상 치조 돌기, 내측 앞니, 원위 앞니 및 송곳니의 감각을 담당하므로 이러한 신경학적 합병증은 전상 치조 신경에 대한 손상으로 인해 발생된다[9]. 이 영역에 대한 수술적 접근을 하는 이비인후과 의사들에게 전상 치조 신경에 대한 손상으로 인한 합병증을 방지하기 위해 전상 치조 신경의 경로 및 분포를 잘 파악해야 한다.
최근 한 연구에서 조롱박 절흔의 내측각(internal angle of pyriform notch, IAPN)의 측정을 통해 PLA 후 전상 치조 신경 손상에 따른 신경학적 이환율을 평가할 수 있는 영상학적 변수가 소개되었는데 IAPN 값이 적을수록 신경학적 이환율이 높았다[8].
본 연구에서는 첫째, 연구대상군을 영상 해부학적 분석을 통해 PLRWD를 측정하여 PLA 타입 I (3 mm 미만), 타입 II (3mm 이상-7 mm 미만), 타입 III (7 mm 이상)로 분류하였다. 둘째, IAPN을 측정한 후 타입 A (45° 미만), 타입 B (45°-60°), 타입 C (60° 초과)으로 분류하였다. 이러한 해부학적 결과 차이를 통해 PLA 수술 전 신경학적 이환율의 발생 가능성을 알아보고자 하였다.
대상 및 방법
대 상
2018년 3월부터 2021년 5월까지 본 병원에 비과적 증상으로 내원하여 부비동 단층촬영을 촬영했던 총 253명을 대상으로 각각 양측 506측에 대해 후향적 의무기록을 분석한 연구를 수행하였다. 연구대상군의 제외기준은 1) 상악동 병변(종양, 진균성 부비동염, 팽창성 종물, 폴립 등)이 있는 경우, 2) 코 수술 기왕력(부비동 내시경 수술 또는 Caldwell-Luc 수술)이 있는 경우, 3) 과거 안면 골절로 변형이 있는 경우, 4) 병력상 비루관 질환이 있거나 비루관 수술 기왕력이 있는 경우, 5) 18세 미만의 경우는 제외하였다. 본 연구는 원광대학교병원 기관심의위원회의 승인(2022-05-012)을 받고 수행되었다.
부비동 단층촬영 분석
총 253명의 연구대상군에서 부비동 단층촬영을 시행하였다. 단층촬영은 Aquilion ONE Genesis TSX-305A (Canon Toshiba, Otawara, Japan)를 이용하여 0.5 mm 두께로 축상면을 얻어 관상면, 시상면을 Display-Consol (Canon Toshiba) 을 통해 2 mm 두께로 재구성되었다.
PLRWD 측정은 Simmen 등[6]의 방법대로 부비동 단층촬영의 관상면 영상에서 하비갑개의 앞부분이 상악골의 전두골돌기(frontal process)로의 부착(insertion) 부분을 확인한 후, 축상면 영상에서 그에 해당되는 부분에 3차원 커서를 적용하였다(Fig. 1). 상악동 전벽의 후부를 통해 접선(first line, f)과 누관의 전면과의 평행선(second line, s)을 만든 후 f와 s 사이의 거리(distance, d)를 측정하였다(Fig. 1). 거리가 3 mm 미만은 PLA 타입 I, 3 mm 이상-7 mm 미만까지는 타입 II, 7 mm 이상은 타입 III로 구분하였다.
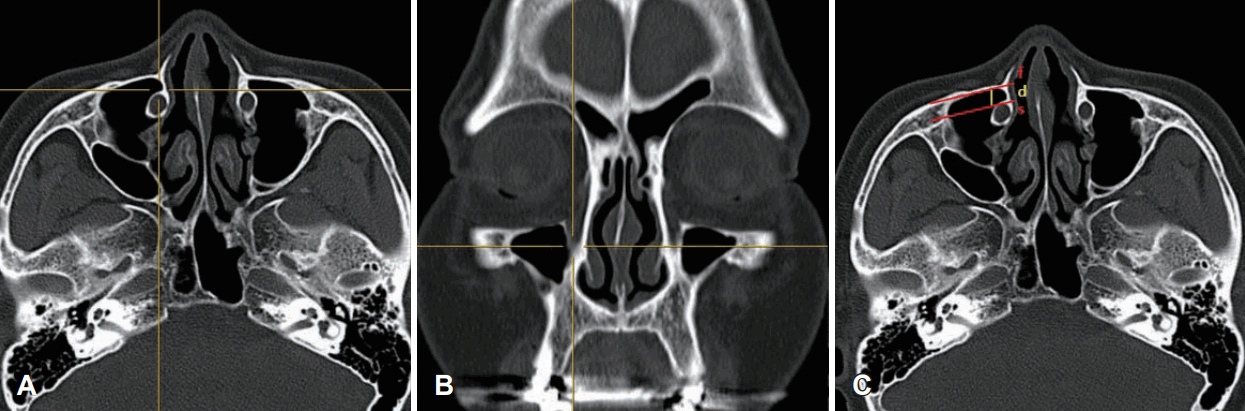
A measurement of prelacrimal recess window distance. A and B: Axial (A) and coronal (B) sinus CT images show the anterior insertion of the inferior turbinate into the frontal process of the maxilla using a three-dimensional cursor. C: An axial sinus CT image shows measurement of a distance (d) between a tangential line (f) through the posterior surface of the anterior wall of the maxillary sinus and a parallel line (s) through the anterior wall of the lacrimal duct.
IAPN은 Arosio 등[8]의 방법대로 IAPN은 PLRWD를 측정하였던 동일한 축상면에서 상악동 전벽의 후부를 따라 그린 선(f)과 조롱박 절흔에서 상악골의 전두골돌기와 누관 내부 측면을 통과하는 선(third line, t)을 그려 f와 t 사이의 내부 각도를 잰 후 타입 A (45° 미만), 타입 B (45°-60°), 타입 C (60° 초과)로 분류하였다(Fig. 2).
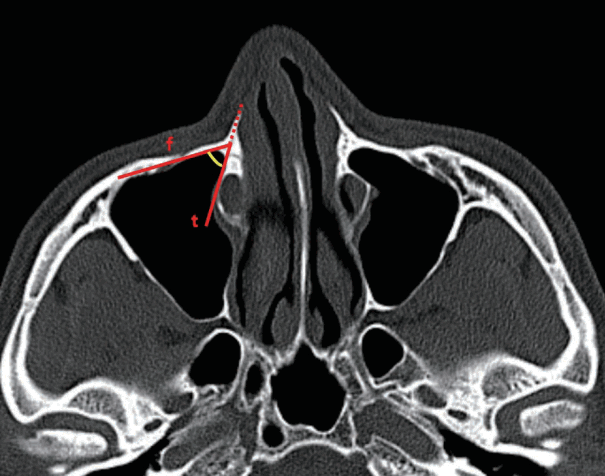
Internal angle of pyriform notch indicates an angle between a tangential line (f) through the posterior surface of the anterior wall of the maxillary sinus and a line (t) that passes through the frontal process of the maxilla and the inner side of the lacrimal duct.
CT 계측을 통해 얻어진 PLRWD과 IAPN과의 상관관계을 분석하였고 PLRWD에 따라 PLA 타입 I (수술 용이성이 좋지 않음), PLA 타입 II, III (수술 용이성이 좋음), IAPN에 따라 타입 A (신경학적 이환율 높음), IAPN의 타입 B, C형 (신경학적 이환율 낮음)을 구분한 후, 1) PLA & IAPN의 I-A, 2) PLA & IAPN의 I-B, C, 3) PLA & IAPN의 II, IIIA, 4) PLA & IAPN의 II, III-B, C와 같은 4가지 조합 유형의 빈도를 확인하였다.
통 계
통계학적 분석은 SPSS version 24.0 program (IBM Corp., Armonk, NY, USA)을 이용하였다. PLA 타입에 따른 IAPN의 평균값 비교는 analysis of variance 검정과 사후 검정은 Duncan을 사용하였다. PLRWD와 IAPN과의 상관성은 Pearson 분석을 사용하였다. 통계학적 유의성은 p값이 0.05 미만인 경우에 통계적으로 유의하다고 판정하였다.
결 과
Demographic characteristics와 PLA 타입 I, II, III 분포
연구대상군 총 253명 중 남자는 149명, 여자는 104명, 남자는 49.6±15.1세, 여자는 51.7±15.2세로 남녀 간의 유의한 차이는 없었다(p=0.637). 좌우측에 따른 PLA 타입 I, II, III 분포는 우측에서 타입 I은 60측(23.7%), 타입 II는 130측(51.4%), 그리고 타입 III는 63측(24.9%)이었다. 좌측에서 타입 I은 55측(21.7%), 타입 II는 147측(58.1%), 그리고 타입 III는 51측(20.2%)이었으며, 양측을 합해 타입 I은 115측(22.7%), 타입 II는 277측(54.8%), 그리고 타입 III는 114측(22.5%)이었다(Table 1).
IAPN 타입 A, B, C 분포
좌우측에 따른 IAPN 분포는 우측에서 타입 A는 47측(18.6%), B는 123측(48.6%), 그리고 C는 83측(32.8%)이었다. 좌측에서 타입 A는 26측(10.3%), B는 97측(38.3%), 그리고 C는 130측(51.4%)이었으며, 양측을 합해 타입 A는 73측(14.4%), B는 220측(43.5%), 그리고 C는 213측(42.1%)이었다(Table 1).
PLA 타입에 따른 IAPN의 평균 비교
PLA 타입 I의 IAPN의 평균은 43.14°±12.34°, 타입 II는 58.94°±7.58°, 그리고 타입 III는 63.44°±6.76°로 평균값의 유의한 차이를 보였다(p<0.001). 사후 검정에서 PLA 타입 I, II, III 사이에 각각 유의한 차이가 있었다(Table 2).
PLRWD와 IAPN과의 상관성
PLRWD와 IAPN과는 양의 상관관계를 보였다(r=0.645, p<0.001). PLRWD의 최소값은 0 mm, 최대값은 12.94 mm였다. IAPN의 최소값은 12.94°, 최대값은 81.17°였다.
PLA & IAPN의 4가지 조합 유형
PLA & IAPN의 I-A (수술 용이성이 좋지 않고 신경학적 이환율 높음)은 65측(12.8%), PLA & IAPN의 I-B, C (수술 용이성이 좋지 않으나 신경학적 이환율 낮음)은 50측(9.9%), PLA & IAPN의 II, III-A (수술 용이성이 좋으나 신경학적 이환율 높음)은 8측(1.6%), PLA & IAPN의 II, III-B, C (수술 용이성이 좋고 신경학적 이환율 낮음)은 383측(75.7%)이었다(Table 3).
고 찰
전상 치조 신경은 중상 및 후상 상치 신경(middle and posterior superior alveolar nerves)과 함께 상치 신경총(superior dental plexus)을 형성한다[10]. 안와하신경(infraorbital nerve)은 순수한 감각신경으로서 삼차신경의 두 번째 부분인 상악신경의 한 부분이다. 전상 치조 신경은 안와하 신경에서 발생하며, 안와하공(infraorbital foramen) 뒤쪽의 안와하관(infraorbital canal)을 통과한다. 상악골의 전면으로 진입한 후 상악골을 가로질러 조롱박 와(pyriform fossa)를 향해 이동한 후, 상악골의 치조돌기에 위치한 상치 신경총을 형성한다[11].
전상 치조 신경은 안와하공 측면으로 부터 평균 2.8±5.13 mm에 위치하여 안와하공의 평균 5.5±3.07 mm 하방에서 내측으로 진행한다. 조롱박 와에 접근했을 때, 전상 치조 신경의 루프(loop)는 비강 바닥에서 평균 13.6±3.07 mm 위에 있고, 조롱박 와까지의 수평 평균 거리는 루프의 중간에서 4.3±2.74 mm, 비강 바닥에서 3.3±2.60 mm로 측정되었다[10].
전상 치조 신경은 하나 내지 두 개의 트렁크(trunk)로 구성될 수 있으며, 트렁크에서 하나의 분지(branch) 또는 다수의 분기를 가질 수 있어서 여러 상이한 패턴으로 존재한다. 한 연구에서 전상 치조 신경은 30측(75%)에서 단일 트렁크로, 10측(25%)에서 이중 트렁크였고, 24측(60%)에서 전상 치조 신경의 트렁크에서 단일 또는 다중 분지가 확인되었다[12].
과거의 연구들에서 수술 후에 전상 치조 신경의 손상으로 인한 발생된 신경학적 합병증에 대한 보고가 있었다. 수정된 덴커씨 수술(modified Denker’s operation)로도 알려진 확장 내시경 내측 상악골 절제술(extended endoscopic medial maxillectomy)은 눈물관과 함께 상악동의 전내측각을 제거하여 상악동의 넓은 시야을 제공하는데, 수술 후 장시간 추적조사에서 전상 치조 돌기와 앞니 및 송곳니에 마비 혹은 감각이상이 가장 많았다[9]. 전상 치조 신경은 견치와 천공술 중에 손상될 수 있다. Robonson과 Wormald[12]은 동공(pupil)의 중간 선과 비강 전정 바닥을 통과하는 선의 만나는 점을 견치와 천공에 대한 랜드마크로 사용할 것을 제안했다. 그들의 연구에서 안면 저림, 얼굴 따끔거림과 같은 증상을 호소하는 환자의 수를 29%에서 5%로 감소되었음을 보고하였다.
PLA는 전상 치조 신경 경로 부위의 뼈를 제거해야 하기때문에 전상 치조 신경 손상 가능성이 항상 대두될 수 있다. PLA 후에 전상 치조 돌기 및 앞니의 감각 마비 혹은 감각 이상의 보고는 15.7%에서 52.4%에 이른다[13,14]. Suzuki 등[15]은 43개월의 추적 조사 후 PLA로 치료된 51예의 반전성 유두종에서 단 한 건의 재발만 있었고, 수술 후 장기간의 추적 조사에서 8예의 상악 감각이상을 보고하였다. Arosio 등[8]은 PLA 후 7명(25%) 환자의 상악 감각이상을 보고하였다.
PLA 후 신경학적 이환율에 대한 장기간의 추적 조사에 관련하여 PLRWD를 분석하였을 때, 통계적으로 유의미한 연관성은 관찰되지 않았다[8]. PLRWD가 수술 후 합병증을 예측하기보다는 PLA에 대한 수술 용이성을 평가하는 데 더 많이 사용될 수 있음을 시사한다. 다른 영상학적 계측인 IAPN은 PLA 후 상악 감각이상을 호소하는 환자와 호소하지 않은 환자를 비교할 때, IAPN의 통계적으로 유의한 차이가 관찰되었다[8]. IAPN이 적을수록 수술적 접근을 위해 조롱박 와근처의 뼈를 제거하는 양이 많아져 IAPN이 PLA 후 전상 치조 신경의 이환율의 발생 가능성에 대한 유용한 변수임을 뒷받침한다.
Arosio 등[8]은 IAPN의 45°와 60°를 수술 후 신경학적 이환율 발생 가능성에 대한 컷오프 값으로 사용할 것을 제안하였으며 타입 A (45° 미만), 타입 B (45°-60°), 타입 C (60° 초과)로 분류한 후 전상 치조 신경의 이환율에 대한 발생 위험도를 평가하였는데 타입 A가 가장 신경학적 이환율이 높고, 타입 C가 가장 낮았다. 그러나 Arosio 등[8]의 연구 제한점으로 연구대상군이 PLRWD에 기반한 수술 전 환자 선택으로 PLA 선택과정에서 수술 용이성을 위해 PLA 타입 I의 환자가 의도적으로 배제되어 신경학적 이환율에 PLA 타입 I의 환자가 배제되었을 가능성이 있고, 또 다른 제한점으로 연구 대상군의 샘플 크기가 28예로 너무 작다는 점이다.
최근 Lupu 등[16]은 30명의 부비동 단층촬영 60측을 대상으로 PLA 타입 I, II, III과 각도 1과 2를 측정하였다. 각도 1은 상악동 전벽의 후부를 따라 그린 선과 조롱박 절흔에서 누관의 가장 외측을 통과하는 선과의 사이이며, 각도 2는 상악동 전벽의 후부를 따라 그린 선과 조롱박 절흔에서 누관의 가장 내측을 통과하는 선과의 사이로 두 선의 각도차이는 누관의 폭에 좌우된다. 각도 1이 Arosio 등[8]이 제안한 IAPN에 해당되고, 각도 2는 익상구개와(pteryopalatine fossa)에 대한 접근을 평가하는 변수이다. 각도 1의 평균값은 59.1°, 각도 2는 80.8°였다. 각도 2의 결과를 통해 익상구개와의 외측은 접근이 용이한 반면, 익상구개와의 가장 내측부분의 접근에는 한계가 있음을 보고하였다. 각도 1을 측정한 부분에 있어서는 이번 연구와 유사한 의미를 가질 수 있으나, 본 연구는 해부학적 차이로 인한 신경학적 이환율의 발생 가능성을 확인했다는 점에서의 차이가 있다.
본 연구는 PLA 타입 I, II, III에 따라 분류한 후 IAPN과 연관성이 있는지 알아보고자 하였다. PLA 타입들에서 타입 III가 IAPN이 가장 컸으며 그 다음으로 II, I 순이었고 세 군 간에 유의한 차이를 보였다. 또한, PLRWD와 IAPN과의 상관성은 r=0.645로 뚜렷한 양의 선형관계를 보였다. 이런 결과는 PLRWD이 작을수록 IAPN도 적어 PLA 후 전상 치조 신경에 대한 신경학적 이환율이 증가할 수 있다. PLA 타입 II와 III에 비해 타입 I은 수술 부위 주변의 상당한 양의 뼈 제거가 필요하므로 신경학적 이환율이 높아질 것으로 생각된다. 그러나 P LA & I APN의 I-B, C과 II, III-A 유형에서는 PLRWD와 IAPN과의 상관성을 설명하기 어렵다.
본 연구의 강점으로는 한국인을 대상으로 해부학적 차이에 의해 PLA 후 신경학적 이환율의 발생 가능성에 대한 첫 연구로서, 253명, 506측의 많은 연구대상군을 포함하여 통계학적 분석을 하였다. 그리고 PLA 타입과 IAPN 타입을 서로 4가지 유형으로 구분하여 PLA 용이성과 신경학적 이환율의 발생 가능성에 대해 쉽게 파악할 수 있다. 그러나 본 연구의 제한점으로는 반전성 부비동 환자군이 포함되지 않은 상악동 병변이 없는 대상군의 결과여서 향후 다수의 환자군을 포함하는 추가 연구가 필요할 수 있다.
본 연구의 총 506측에서 PLA의 I-A과 II, III-A 유형이 73측(14.4%)이었는데 이 두 가지 유형의 환자에서는 수술 전 신경학적 합병증 발생 가능성에 대해 충분한 설명과 함께 수술시 많은 주의를 기울여야 하겠다. PLA 전 부비동 단층촬영을 통해 상악 감각 이상 또는 전상 치조 돌기및 상부 앞니의 신경학적 이환율의 발생 가능성을 인지하는 데 도움이 될 수 있다.
Acknowledgements
None
Notes
Author contributions
Conceptualization: Hyung-Bon Koo, Jae-Hoon Lee. Data curation: Hyung-Bon Koo, Sang-Jun Son. Formal analysis: Hyung-Bon Koo, Sang-Jun Son. Methodology: Hyung-Bon Koo, Jae-Hoon Lee. Supervision: Jae-Hoon Lee. Writing—original draft: Hyung-Bon Koo, Jae-Hoon Lee. Writing—review & editing: Jae-Hoon Lee.



