м„ң лЎ
мҷёмқҙлҸ„ м•…м„ұмў…м–‘мқҖ 1,000,000лӘ… мӨ‘ м•Ҫ 1~6лӘ…м—җм„ң л°ңмғқн•ҳлҠ” 비көҗм Ғ л“ңл¬ё м•”мңјлЎң 80% мқҙмғҒмқҙ нҺёнҸүмғҒн”јм•”мқҙлӢӨ[1]. мҷёмқҙлҸ„ м•…м„ұмў…м–‘мқҖ мӨ‘мқҙм—јмқҙлӮҳ мҷёмқҙлҸ„м—јкіј лҸҷл°ҳлҗҳлҠ” кІҪмҡ°к°Җ л§Һкі , мҙҲкё° мҰқмғҒмқҙ мқҙлЈЁ, мқҙнҶө, мІӯл Ҙк°җмҶҢмҷҖ к°ҷмқҖ 비нҠ№мқҙм Ғмқё мқҙкіјм Ғ мҰқмғҒмқҙ л§Һм•„ 진лӢЁмқҙ лҠҰм–ҙм§Ҳ мҲҳ мһҲлӢӨ. лҳҗн•ң кІҪлҸҷл§Ҙ, лҮҢм •л§ҘлҸҷ, лҮҢмӢ кІҪ, кІҪл§ү л“ұ мЈјмҡ”н•ң кө¬мЎ°л¬јм—җ к·јм ‘н•ҳм—¬ л°ңмғқн•ҳкі м№ЁмҠөм„ұмқҙ к°•н•ң кІҪн–Ҙмқҙ мһҲм–ҙ м Ғк·№м Ғмқё м№ҳлЈҢм—җлҸ„ л¶Ҳкө¬н•ҳкі мҳҲнӣ„к°Җ 비көҗм Ғ л¶Ҳлҹүн•ҳлӢӨ[1,2].
мҷёмқҙлҸ„ м•…м„ұмў…м–‘мқҳ к°ҖмһҘ мЈјмҡ”н•ң м№ҳлЈҢлҠ” мҲҳмҲ м Ғ м№ҳлЈҢмқҙлӢӨ. мў…м–‘мқҳ м№ЁлІ” лІ”мң„м—җ л”°лқј мҲҳмҲ л¶Җмң„лҘј кІ°м •н•ҳкІҢ лҗҳл©°, л¶Җ분 мҷёмқҙлҸ„ м Ҳм ңмҲ , мҷёмёЎ мёЎл‘җкіЁ л¶Җ분м Ҳм ңмҲ , мёЎл‘җкіЁ м•„м „м Ҳм ңмҲ , мёЎл‘җкіЁ м „м Ҳм ңмҲ л“ұмқ„ мӢңн–үн• мҲҳ мһҲлӢӨ. мҲ нӣ„ л°©мӮ¬м„ м№ҳлЈҢлҠ” м№ҳлЈҢ м„ұм Ғмқ„ лҶ’мқҙлҠ” лҚ° лҸ„мӣҖмқҙ лҗңлӢӨкі м•Ңл Өм ё мһҲлӢӨ. м№ҳлЈҢ нӣ„м—җлҠ” мһ¬л°ң м—¬л¶Җ нҸүк°ҖлҘј мң„н•ң 추м ҒкҙҖм°°мқҙ мӨ‘мҡ”н•ҳл©°, 추м ҒкҙҖм°°м—җлҠ” мӢ мІҙкІҖмӮ¬, мһҗкё°кіөлӘ…мҳҒмғҒ лҳҗлҠ” м „мӮ°нҷ”лӢЁмёөмҙ¬мҳҒ, м–‘м „мһҗлӢЁмёөмҙ¬мҳҒ л“ұмқ„ мӢңн–үн• мҲҳ мһҲлӢӨ. мҷёмқҙлҸ„ м•…м„ұмў…м–‘мқҖ лҢҖл¶Җ분 мқјмёЎм„ұмңјлЎң л°ңмғқн•ҳкё° л•Ңл¬ём—җ м№ҳлЈҢм—җ лҢҖн•ң л°ҳмқ‘кіј м№ҳлЈҢ нӣ„ мһ¬л°ң м—¬л¶ҖлҘј нҸүк°Җн• л•Ң мЈјлЎң лҸҷмёЎ к·Җм—җ лҢҖн•ң 진찰мқ„ мӢңн–үн•ҳкІҢ лҗңлӢӨ.
м Җмһҗл“ӨмқҖ мқҙлЈЁмҷҖ мқҙнҶөмқ„ мЈјмҶҢлЎң лӮҙмӣҗн•ң 79м„ё лӮЁмһҗ нҷҳмһҗм—җм„ң мҡ°мёЎ мҷёмқҙлҸ„ м•…м„ұмў…м–‘мқ„ 진лӢЁн•ҳкі л°©мӮ¬м„ м№ҳлЈҢлҘј нҶөн•ҙ мҷ„м „ кҙҖн•ҙлҘј мң лҸ„ нӣ„ кІҪкіјкҙҖм°° мӨ‘м—җ л°ҳлҢҖмёЎ к·Җм—җ 추к°ҖлЎң л°ңмғқн•ң мҷёмқҙлҸ„ м•…м„ұмў…м–‘мқ„ 진лӢЁн•ҳкі м№ҳлЈҢн•ҳмҳҖлӢӨ. м Җмһҗл“Өмқҙ кІҪн—ҳн•ң м–‘мёЎм„ұ мҷёмқҙлҸ„ м•…м„ұмў…м–‘мқҖ н•ҙмҷём—җм„ң нҳ„мһ¬к№Ңм§Җ м•Ҫ 6нҺё м •лҸ„мқҳ л…јл¬ёмқҙ л°ңн‘ңлҗҳм—Ҳкі [3-7], көӯлӮҙм—җм„ңлҠ” м•„м§Ғ ліҙкі лҗң л°” м—ҶлҠ” л“ңл¬ё мҰқлЎҖмқё л°”, мқҙлҘј л¬ён—Ңкі м°°кіј н•Ёк»ҳ ліҙкі н•ҳкі мһҗ н•ңлӢӨ.
мҰқ лЎҖ
79м„ё лӮЁмһҗ нҷҳмһҗк°Җ м•Ҫ 1л…„ м „л¶Җн„° л°ңмғқн•ң мҡ°мёЎ мқҙлЈЁ, мқҙнҶөмңјлЎң нғҖ лі‘мӣҗм—җм„ң м§ҖмҶҚм ҒмңјлЎң м№ҳлЈҢлҘј л°ӣм•ҳмңјлӮҳ нҳём „лҗҳм§Җ м•Ҡм•„, ліёмӣҗмңјлЎң мқҳлў°лҗҳм—ҲлӢӨ. кі нҳҲм••, лӢ№лҮЁ, лҮҢнҳҲкҙҖ м§Ҳнҷҳ, мў…м–‘ л“ұмқҳ кіјкұ°л ҘмқҖ м—Ҷм—ҲлӢӨ.
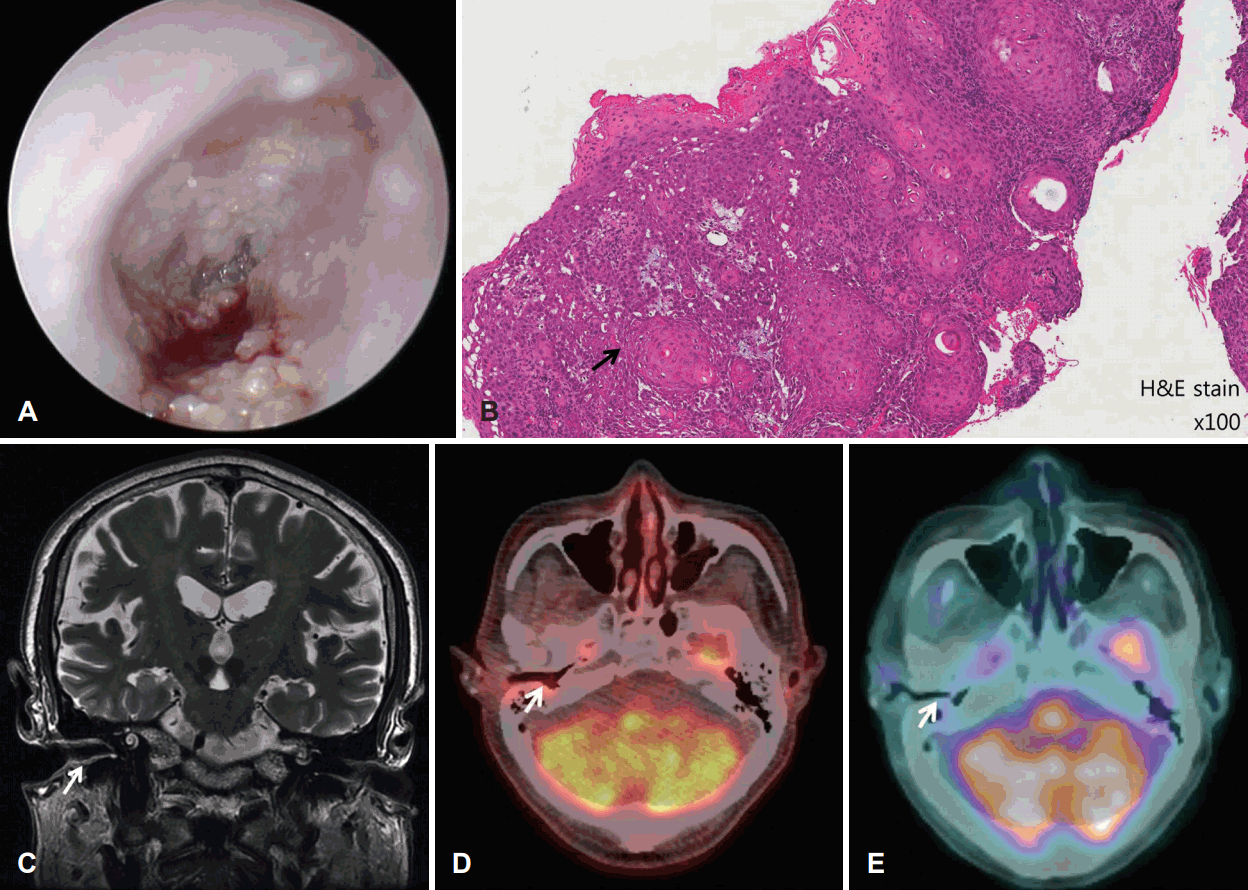
мқҙлӮҙмӢңкІҪкІҖмӮ¬м—җм„ң мҡ°мёЎ кі л§ү 비нӣ„, мқҙлЈЁ л°Ҹ мҷёмқҙлҸ„ мў…л¬ј мҶҢкІ¬мқ„ кҙҖм°°н• мҲҳ мһҲм—Ҳкі (Fig. 1A), мўҢмёЎ кі л§үкіј мҷёмқҙлҸ„лҠ” м •мғҒ мҶҢкІ¬мқҙм—ҲлӢӨ. мқҙм—җ мҡ°мёЎ мҷёмқҙлҸ„ м„ёк· л°°м–‘кІҖмӮ¬мҷҖ мў…л¬јм—җ лҢҖн•ң мЎ°м§ҒкІҖмӮ¬лҘј мӢңн–үн•ҳмҳҖлӢӨ. мҡ°мёЎ мқҙлЈЁмқҳ м„ёк· л°°м–‘кІҖмӮ¬м—җм„ңлҠ” methicillin resistance coagulase-negative staphylococcusк°Җ лҸҷм •лҗҳм—Ҳкі , мҡ°мёЎ мҷёмқҙлҸ„ мў…л¬јм—җ лҢҖн•ң лі‘лҰ¬мЎ°м§ҒкІҖмӮ¬м—җм„ңлҠ” мјҖлқјнӢҙмқ„ нҳ•м„ұн•ҳкі мһҲлҠ” мҷёмқҙлҸ„ кі л¶„нҷ” нҺёнҸүмғҒн”јм•”мқҙ 진лӢЁлҗҳм—ҲлӢӨ(Fig. 1B). лі‘кё° м„Өм •мқ„ мң„н•ҙ мёЎл‘җкіЁ м „мӮ°нҷ”лӢЁмёөмҙ¬мҳҒкіј лӮҙмқҙлҸ„ мһҗкё°кіөлӘ…мҳҒмғҒ, м–‘м „мһҗ м»ҙн“Ён„°лӢЁмёөмҙ¬мҳҒмқ„ мӢңн–үн•ҳмҳҖлӢӨ.
мёЎл‘җкіЁ м „мӮ°нҷ”лӢЁмёөмҙ¬мҳҒм—җм„ңлҠ” лі‘ліҖмқҙ кіЁл¶ҖлӮҳ мӨ‘мқҙк°•мқ„ м№ЁлІ”н•ҳм§Җ м•Ҡкі мҷёмқҙлҸ„м—җ көӯн•ңлҗҳм–ҙ мһҲм—Ҳкі , T1 к°•мЎ° мһҗкё°кіөлӘ…мҳҒмғҒм—җм„ңлҸ„ мҡ°мёЎ мҷёмқҙлҸ„ мғҒВ·нӣ„лІҪм—җ көӯн•ңлҗң мӨ‘л“ұлҸ„ мӢ нҳёк°•лҸ„ мҰқк°Җк°Җ кҙҖм°°лҗҳм—ҲлӢӨ(Fig. 1C). м–‘м „мһҗ м»ҙн“Ён„°лӢЁмёөмҙ¬мҳҒм—җм„ңлҠ” мҡ°мёЎ мҷёмқҙлҸ„ л¶Җмң„мқҳ кіјлҢҖмӮ¬ мҶҢкІ¬мқҙ кҙҖм°°лҗҳм—Ҳмңјл©°(Fig. 1D), кІҪл¶ҖлҰјн”„м Ҳ м „мқҙмҷҖ мӣҗкІ© м „мқҙ мҶҢкІ¬мқҖ ліҙмқҙм§Җ м•Ҡм•ҳлӢӨ. мў…м–‘мқҙ мҷёмқҙлҸ„м—җл§Ң көӯн•ңлҗҳм–ҙ мһҲкі кіЁлІҪ м№ЁмңӨмқҙлӮҳ мӣҗкІ© м „мқҙ мҶҢкІ¬мқҙ кҙҖм°°лҗҳм§Җ м•Ҡм•„ лі‘кё°лҠ” T1N0M0лЎң 진лӢЁн•ҳмҳҖлӢӨ.
нҷҳмһҗмҷҖ ліҙнҳёмһҗм—җкІҢ к·јм№ҳм Ғ м№ҳлЈҢмқё мҷёмёЎ мёЎл‘җкіЁ л¶Җ분м Ҳм ңмҲ мқ„ к¶Ңмң н•ҳмҳҖкі , мҷёмқҙлҸ„ нҸҗмҮ„лЎң мқён•ң м „мқҢм„ұ лӮңмІӯмқҳ л°ңмғқ, м•Ҳл©ҙ мӢ кІҪ л§Ҳ비мқҳ к°ҖлҠҘм„ұ л“ұм—җ лҢҖн•ҙ м„ӨлӘ…н•ҳмҳҖлӢӨ. нҷҳмһҗмҷҖ ліҙнҳёмһҗлҠ” мҲҳмҲ м—җ лҢҖн•ң мғҒлӢ№н•ң л¶ҖлӢҙк°җмқ„ к°ҖмЎҢкі , мқҳлЈҢ진м—җкІҢ мҲҳмҲ м Ғ м№ҳлЈҢ л°©лІ• мҷё лӢӨлҘё лҢҖмІҙ к°ҖлҠҘн•ң м№ҳлЈҢлІ•м—җ лҢҖн•ҙм„ң мҡ”мІӯмқ„ н•ҳмҳҖлӢӨ. мқҙм—җ к·јм№ҳм Ғ л°©мӮ¬м„ м№ҳлЈҢлҘј мӢңн–үн•ҳкё°лЎң мөңмў… кІ°м •н•ҳмҳҖлӢӨ.
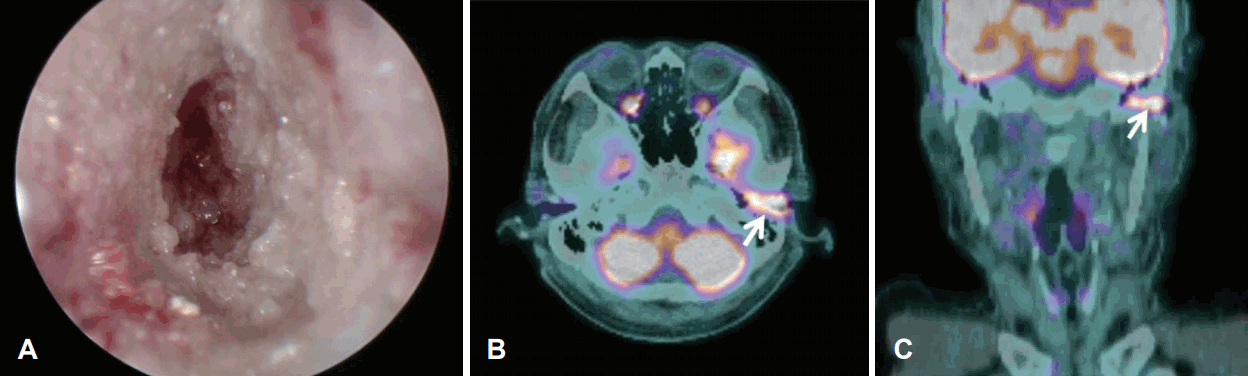
6мЈјк°„м—җ кұёміҗ мҙқ 35нҡҢ, 7150 cGyмқҳ м •мң„м Ғ л°©мӮ¬м„ м№ҳлЈҢлҘј мӢңн–үн•ҳмҳҖлӢӨ. м№ҳлЈҢ мў…лЈҢ 3к°ңмӣ” нӣ„ мқҙлӮҙмӢңкІҪ мҶҢкІ¬мғҒ мҷёмқҙлҸ„ мў…л¬јмқҖ мӮ¬лқјмЎҢкі , м–‘м „мһҗлӢЁмёөмҙ¬мҳҒм—җм„ңлҠ” мқҙм „м—җ ліҙмҳҖлҚҳ мҷёмқҙлҸ„мқҳ кіјлҢҖмӮ¬ мҶҢкІ¬мқҙ мӮ¬лқјм ё, м•…м„ұмў…м–‘мқҖ мҷ„м „ кҙҖн•ҙлҘј мқҙлЈЁм—ҲлӢӨ(Fig. 1E). мқҙнӣ„ 2к°ңмӣ”л§ҲлӢӨ мқҙлӮҙмӢңкІҪкІҖмӮ¬лҘј мӢңн–үн•ҳмҳҖкі , 6к°ңмӣ”л§ҲлӢӨ лӮҙмқҙлҸ„ мһҗкё°кіөлӘ…мҳҒмғҒмқ„ мҙ¬мҳҒн•ҳмҳҖлӢӨ. 1л…„к°„ мһ¬л°ңмқҳ 징нӣ„лҠ” м—Ҷм—ҲлӢӨ. м•Ҫ 1л…„ л’Ө нҷҳмһҗлҠ” л°ҳлҢҖмёЎ к·Җмқё мўҢмёЎ к·Җмқҳ мқҙлЈЁлҘј нҳёмҶҢн•ҳмҳҖлӢӨ. мқҙлӮҙмӢңкІҪкІҖмӮ¬м—җм„ң мўҢмёЎ мҷёмқҙлҸ„м—җ м „л°ҳм Ғмқё лҜёлһҖм„ұ м—јмҰқ мҶҢкІ¬кіј л¶Җмў…, нҸҙлҰҪмғҒмқҳ мў…л¬ј мҶҢкІ¬мқҙ ліҙмҳҖлӢӨ(Fig. 2A). мҷёмқҙлҸ„м—јмқ„ мқҳмӢ¬н•ҳкі мўҢмёЎ мҷёмқҙлҸ„ м„ёк· л°°м–‘кІҖмӮ¬лҘј мӢңн–үн•ҳмҳҖкі , methicillin sensitive kocuria kristinaeк°Җ лҸҷм •лҗҳм–ҙ н•ӯмғқм ңлҘј нҲ¬м—¬н•ҳмҳҖмңјлӮҳ нҳём „мқҙ м—Ҷм—Ҳмңјл©°, нҶөмҰқкіј мҷёмқҙлҸ„ н”јл¶Җ 비нӣ„ л°Ҹ нҸҙлҰҪмғҒмқҳ мў…л¬јмқҙ м§ҖмҶҚлҗҳм—ҲлӢӨ. мқҙм—җ мў…л¬јм—җ лҢҖн•ң мЎ°м§ҒкІҖмӮ¬лҘј мӢңн–үн•ҳмҳҖмңјл©°, мҡ°мёЎ мҷёмқҙлҸ„м•”кіј лҸҷмқјн•ң кі л¶„нҷ” нҺёнҸүмғҒн”јм•”мңјлЎң 진лӢЁлҗҳм—ҲлӢӨ.
м–‘м „мһҗлӢЁмёөмҙ¬мҳҒм—җм„ң мқҙм „ к·јм№ҳм Ғ л°©мӮ¬м„ м№ҳлЈҢлҘј л°ӣм•ҳлҚҳ мҡ°мёЎ мҷёмқҙлҸ„м—җм„ңлҠ” кіјлҢҖмӮ¬ мҶҢкІ¬мқҙ ліҙмқҙм§Җ м•Ҡм•ҳкі (Fig. 2B) мўҢмёЎ мҷёмқҙлҸ„м—җ көӯн•ңлҗң кіјлҢҖмӮ¬ мҶҢкІ¬мқ„ ліҙмқҙлҠ” мғҲлЎңмҡҙ лі‘ліҖмқҙ кҙҖм°°лҗҳм—Ҳмңјл©°(Fig. 2C) кІҪл¶ҖлҰјн”„м Ҳ 비лҢҖ л°Ҹ мӣҗкІ© м „мқҙ мҶҢкІ¬мқҖ ліҙмқҙм§Җ м•Ҡм•ҳлӢӨ. м№ҳлЈҢ л°©м№Ё кІ°м •мқ„ мң„н•ҙ нҳҲм•Ўмў…м–‘лӮҙкіј, мҳҒмғҒмқҳн•ҷкіј, лі‘лҰ¬кіјмҷҖмқҳ нҳ‘진мқ„ мӢңн–үн•ҳмҳҖлӢӨ. кіјкұ° мҡ°мёЎ мҷёмқҙлҸ„м•”мқҙ мҷёмқҙлҸ„м—җл§Ң көӯн•ңлҗң мҙҲкё°м•”мқҙм—Ҳкі мЈјмң„ лҰјн”„м Ҳмқҳ м№ЁлІ”кіј мӣҗкІ© м „мқҙк°Җ м—Ҷм—ҲлҚҳ м җмңјлЎң лҜёлЈЁм–ҙ мқҙлІҲм—җ л°ңмғқн•ң мўҢмёЎ мҷёмқҙлҸ„м•”мқҖ м „мқҙм„ұ мў…м–‘мқҙ м•„лӢҢ мӣҗл°ңм„ұ мў…м–‘мңјлЎң нҢҗлӢЁн•ҳм—¬ лі‘кё°лҠ” T1N0M0лЎң 진лӢЁн•ҳмҳҖлӢӨ.
мғҲлЎң л°ңмғқн•ң мўҢмёЎ мҷёмқҙлҸ„ м•…м„ұмў…м–‘м—җ лҢҖн•ҙ мҙқ 32нҡҢ, 7120 cGyмқҳ м •мң„м Ғ л°©мӮ¬м„ м№ҳлЈҢлҘј 3к°ңмӣ”м—җ кұёміҗ мӢңн–үн•ҳмҳҖлӢӨ. л°©мӮ¬м„ м№ҳлЈҢмҷҖ лҚ”л¶Ҳм–ҙ мқҙлЈЁ мЎ°м Ҳкіј кІҪкіјкҙҖм°°мқ„ мң„н•ҙ 2мЈј к°„кІ©мңјлЎң мҷёлһҳ нҶөмӣҗ м№ҳлЈҢлҘј лі‘н–үн•ҳмҳҖкі , мҷёмқҙлҸ„ мў…л¬јмқҖ м җ진м ҒмңјлЎң нҒ¬кё°к°Җ к°җмҶҢн•ҳмҳҖлӢӨ. л°©мӮ¬м„ м№ҳлЈҢ мў…лЈҢ 1к°ңмӣ” л’Ө нҷҳмһҗлҠ” мўҢмёЎ мёЎл‘җл¶Җмқҳ к·№мӢ¬н•ң л‘җнҶөмқ„ нҳёмҶҢн•ҳл©° мқ‘кёүмӢӨлЎң лӮҙмӣҗн•ҳмҳҖкі , мһҗкё°кіөлӘ…мҳҒмғҒ л°Ҹ м–‘м „мһҗлӢЁмёөмҙ¬мҳҒм—җм„ң мӣҗл°ң лі‘мҶҢмқё мўҢмёЎ мҷёмқҙлҸ„мқҳ лі‘ліҖмқҖ лӘЁл‘җ мӮ¬лқјмЎҢмңјлӮҳ, мғҲлЎңмҡҙ лі‘ліҖмқҙ мўҢмёЎ мғҒкі мӢӨлЎңл¶Җн„° 추мІҙкіЁ, м ‘нҳ•кіЁ, мң м–‘лҸҷ, мёЎл‘җм—Ҫмқҳ л‘җк°ңм Җ, лҮҢл§ү л“ұмқ„ кҙ‘лІ”мң„н•ҳкІҢ м№ЁлІ”н•ң мҶҢкІ¬мқҙ нҷ•мқёлҗҳм—ҲлӢӨ(Fig. 3). нҷҳмһҗмқҳ мғҒнғңлҠ” мҲҳмҲ м Ғ м№ҳлЈҢк°Җ л¶Ҳк°ҖлҠҘн•ң мғҒнғңлЎң нҳҲм•Ўмў…м–‘лӮҙкіјлЎң м „кіјн•ҳм—¬ лҸҷмӢңм Ғ н•ӯм•”нҷ”н•ҷл°©мӮ¬м„ м№ҳлЈҢлҘј мӢңн–үн•ҳмҳҖмңјл©°, м№ҳлЈҢ мӨ‘м—җ нҸҗл ҙмңјлЎң мӮ¬л§қн•ҳмҳҖлӢӨ.
кі м°°
мҷёмқҙлҸ„м—җ л°ңмғқн•ҳлҠ” м•…м„ұмў…м–‘мқҖ нҺёнҸүмғҒн”јм•”мқҙ к°ҖмһҘ нқ”н•ҳкі кё°м Җм„ёнҸ¬м•”, м„ м•”, м„ м–‘лӮӯмў…м•”, м җм•ЎлӮӯмў…м•”, нқ‘мғүмў…, мңЎмў… л“ұмқҳ мҲңм„ңлЎң нҳёл°ңн•ҳлҠ” кІғмңјлЎң ліҙкі лҗҳкі мһҲмңјл©°, нҺёнҸүмғҒн”јм•”мқҖ 50~60лҢҖм—җ нҳёл°ңн•ҳлҠ” кІғмңјлЎң м•Ңл Өм ё мһҲлӢӨ[8]. л°ңмғқмӣҗмқёмқҖ лӘ…нҷ•нһҲ л°қнҳҖм ё мһҲм§Җ м•Ҡм§Җл§Ң мһҗмҷём„ мқҳ м§ҖмҶҚм Ғ л…ём¶ң, нҷ”н•ҷм•Ҫн’Ҳ л“ұмқҳ л…ём¶ң, л§Ңм„ұ нҷ”лҶҚм„ұ мӨ‘мқҙм—ј л“ұкіј м—°кҙҖ к°ҖлҠҘм„ұмқҙ мһҲмңјл©° к°ҖмһҘ мЈјмҡ”н•ң мӣҗмқёмқҖ мқҙм „мқҳ л°©мӮ¬м„ м№ҳлЈҢ кіјкұ°л ҘмқҙлӢӨ[8].
мҷёмқҙлҸ„ м•…м„ұмў…м–‘мқҖ лҢҖл¶Җ분 мӣҗл°ңм•”мқҳ нҳ•нғңлЎң лӮҳнғҖлӮҳл©°, мқҙлЈЁ, мқҙнҶө, мқҙлӘ…, м–ҙм§Җлҹј, л‘җнҶө, мІӯл Ҙк°җмҶҢ л“ұ 비нҠ№мқҙм Ғ мҰқмғҒмқ„ мЈјлЎң мң л°ңн•ҳкё° л•Ңл¬ём—җ л§Ңм„ұ мӨ‘мқҙм—јмқҙлӮҳ мҷёмқҙлҸ„м—јмңјлЎң мҳӨмқён•ҳкё° мү¬мӣҢ мЎ°кё° 진лӢЁмқҙ м–ҙл Өмҡё мҲҳ мһҲлӢӨ. лҳҗн•ң мҷёмқҙлҸ„ м•…м„ұмў…м–‘мқҖ мқём ‘н•ң мЈјмң„ кө¬мЎ°л¬јмқ„ нҢҢкҙҙмӢңнӮӨл©ҙм„ң нҚјм ёк°ҖлҠ” кіөкІ©м Ғмқё м„ұн–Ҙмқҙ мһҲм–ҙ мҳҲнӣ„к°Җ 비көҗм Ғ л¶Ҳлҹүн•ҳл©°, мҷёмқҙлҸ„ лҰјн”„к°Җ Santorini fissureлҘј нҶөн•ҙ мқҙлҸҷн•ҳл©ҙм„ң мқҙн•ҳм„ мңјлЎң м§Ғм ‘ м „мқҙлҗ мҲҳ мһҲкё° л•Ңл¬ём—җ, мҷёмқҙлҸ„ м•…м„ұмў…м–‘ м№ҳлЈҢ мӢң мқҙн•ҳм„ м Ҳм ңмҲ мқ„ лҸҷмӢңм—җ мӢңн–үн•ҳкё°лҸ„ н•ңлӢӨ[9].
мҷёмқҙлҸ„ м•…м„ұмў…м–‘мқҳ м№ҳлЈҢлҠ” мў…м–‘мқҳ мқјкҙҙм Ҳм ң нӣ„ л°©мӮ¬м„ м№ҳлЈҢлҘј лі‘н–үн•ҳлҠ” кІғмқҙ к°ҖмһҘ мўӢмқҖ кІ°кіјлҘј лӮҳнғҖлӮёлӢӨкі м—¬лҹ¬ м—°кө¬м—җм„ң ліҙкі н•ҳкі мһҲлӢӨ[9]. мҲҳмҲ м Ғ м№ҳлЈҢлҠ” мў…м–‘мқҳ м№ЁлІ” лІ”мң„м—җ л”°лқј кІ°м •лҗҳл©°, л¶Җ분 мҷёмқҙлҸ„ м Ҳм ңмҲ , мҷёмёЎ мёЎл‘җкіЁ л¶Җ분м Ҳм ңмҲ , мёЎл‘җкіЁ м•„м „м Ҳм ңмҲ , мёЎл‘җкіЁ м „м Ҳм ңмҲ мқ„ мӢңн–үн• мҲҳ мһҲлӢӨ.
кіјкұ°м—җлҠ” мҷёмқҙлҸ„ м•…м„ұмў…м–‘м—җ лҢҖн•ң л°©мӮ¬м„ лӢЁлҸ… м№ҳлЈҢк°Җ мӢңн–үлҗҳкё°лҸ„ н•ҳмҳҖлӢӨ. 1965л…„ Lederman [10]мқҖ л°©мӮ¬м„ лӢЁлҸ… м№ҳлЈҢ нҷҳмһҗмқҳ 5л…„ мғқмЎҙмңЁмқ„ 24%лЎң ліҙкі н•ҳмҳҖкі , 1988л…„ Mendenhall л“ұ[11]мқҖ л°©мӮ¬м„ лӢЁлҸ… м№ҳлЈҢмқҳ 2л…„ мғқмЎҙмңЁмқ„ 80%лЎң ліҙкі н•ҳмҳҖлӢӨ. к·ёлҹ¬лӮҳ мқҙнӣ„ м•…м„ұмў…м–‘мқҳ мқјкҙҙм Ҳм ңлҘј мң„н•ң мҲ кё°мҷҖ мһ¬кұҙмҲҳмҲ мқҳ л°ңм „мңјлЎң л°©мӮ¬м„ м№ҳлЈҢлҠ” мҲҳмҲ мқҳ ліҙмЎ°м Ғ м№ҳлЈҢлЎң мӢңн–үлҗҳм–ҙ мҷ”мңјл©°, мҷёмқҙлҸ„ м•…м„ұмў…м–‘м—җ лҢҖн•ң л°©мӮ¬м„ лӢЁлҸ… м№ҳлЈҢлҠ” мҲҳмҲ м Ғ м№ҳлЈҢк°Җ л¶Ҳк°ҖлҠҘн•ң кІҪмҡ°м—җ н•ңн•ҙ кі мӢқм ҒмңјлЎң мӢңн–үлҗҳм–ҙ мҷ”лӢӨ[12]. л”°лқјм„ң мҷёмқҙлҸ„ м•…м„ұмў…м–‘м—җ лҢҖн•ң л°©мӮ¬м„ лӢЁлҸ… м№ҳлЈҢмқҳ нҡЁкіјм—җ лҢҖн•ң ліҙкі лҠ” л§Һм§Җ м•ҠмңјлӮҳ, Tлі‘кё° 1кё°мқҳ мҙҲкё° мҷёмқҙлҸ„ м•…м„ұмў…м–‘м—җм„ң к·јм№ҳм Ғ л°©мӮ¬м„ м№ҳлЈҢ нӣ„ 5л…„ мғқмЎҙмңЁмқҙ 85~100%лЎң ліҙкі лҗҳкі мһҲм–ҙ[12] мҙҲкё°м•”м—җм„ңлҠ” м ңн•ңм ҒмңјлЎң л°©мӮ¬м„ лӢЁлҸ… м№ҳлЈҢлІ•лҸ„ кі л Өн•ҙ ліј мҲҳ мһҲмқ„ кІғмңјлЎң мӮ¬лЈҢлҗңлӢӨ. лӢӨмҲҳмқҳ м—°кө¬м—җм„ң T2лі‘кё° мқҙмғҒмқё кІҪмҡ°м—җлҠ” к·јм№ҳм Ғ л°©мӮ¬м„ лӢЁлҸ… м№ҳлЈҢлҘј к¶Ңмң н•ҳм§Җ м•Ҡмңјл©°, мҲҳмҲ м Ғ м№ҳлЈҢ мқҙнӣ„ лі‘н–үн• кІғмқ„ к¶Ңмң н•ҳмҳҖлӢӨ[12]. ліё мҰқлЎҖлҠ” мў…м–‘мқҙ мҷёмқҙлҸ„м—җ көӯн•ңлҗҳм–ҙ мһҲлҠ” T1N0M0мқҳ мҙҲкё° м–‘мёЎм„ұ мҷёмқҙлҸ„ м•…м„ұмў…м–‘мңјлЎң, 79м„ёмқҳ кі л №мқё м җкіј мҲҳмҲ лЎң мқён•ң м „мқҢм„ұ лӮңмІӯмқҳ л°ңмғқкіј н•©лі‘мҰқ л°ңмғқ к°ҖлҠҘм„ұм—җ лҢҖн•ң л¶ҖлӢҙмңјлЎң к·јм№ҳм Ғ л°©мӮ¬м„ м№ҳлЈҢлҘј мӢңн–үн•ҳм—¬, мӣҗл°ң лі‘мҶҢм—җ лҢҖн•ң мҷ„м „ кҙҖн•ҙм—җлҠ” м„ұкіөн•ҳмҳҖмңјлӮҳ мў…м–‘ ліҖм—°л¶Җмқҳ мһ”мЎҙ лі‘мҶҢмқҳ 진н–үмңјлЎң мқён•ҙ мөңмў…м ҒмңјлЎң мӮ¬л§қм—җ мқҙлҘё мҰқлЎҖмқҙлӢӨ.
мӣҗл°ңм„ұ л‘җкІҪл¶Җ м•…м„ұмў…м–‘м—җ лҢҖн•ң к·јм№ҳм Ғ л°©мӮ¬м„ м№ҳлЈҢк°Җ лӢӨлҘё л‘җкІҪл¶Җ мҳҒм—ӯм—җ мғҲлЎңмҡҙ м•…м„ұмў…м–‘мқ„ мң л°ңн• к°ҖлҠҘм„ұмқҙ мһҲлӢӨ. 18лӘ…мқҳ мҷёмқҙлҸ„ м•…м„ұмў…м–‘ нҷҳмһҗлҘј лҢҖмғҒмңјлЎң н•ң м—°кө¬м—җм„ң, 7лӘ…(39%)мқҳ нҷҳмһҗлҠ” мқҙм „м—җ 비мқёк°•м•”м—җ лҢҖн•ң л°©мӮ¬м„ м№ҳлЈҢлҘј л°ӣмқҖ кіјкұ°л Ҙмқҙ мһҲлҠ” кІғмңјлЎң мЎ°мӮ¬лҗҳм—ҲлӢӨ[13]. лҳҗн•ң 비мқёк°•м•”м—җ лҢҖн•ң к·јм№ҳм Ғ л°©мӮ¬м„ м№ҳлЈҢ нӣ„ лӢӨлҘё л‘җкІҪл¶Җ мҳҒм—ӯм—җ л°©мӮ¬м„ мң л°ң мў…м–‘(radiation-induced tumor)мқҙ л°ңмғқн• нҷ•лҘ мқҙ 0.04~7%лқјкі ліҙкі лҗң л°” мһҲлӢӨ[13]. лӢӨлҘё м—°кө¬м—җм„ңлҠ” л‘җкІҪл¶Җм—җ мЎ°мӮ¬лҗң мҙқ л°©мӮ¬м„ лҹүмқҙ 5,500 cGy мқҙмғҒмқј кІҪмҡ° мқҙм°Ём ҒмңјлЎң мңЎмў…мқҙ л°ңмғқн• к°ҖлҠҘм„ұмқҙ мҰқк°Җн•ңлӢӨкі н•ҳмҳҖкі [14], л°ңмғқ мӢңм җмқҖ л°©мӮ¬м„ м№ҳлЈҢ нӣ„ м•Ҫ 3к°ңмӣ”~20л…„м—җ кұёміҗ лӢӨм–‘н•ҳкІҢ л°©мӮ¬м„ мң л°ң мў…м–‘мқҙ лӮҳнғҖлӮңлӢӨкі ліҙкі н•ҳмҳҖлӢӨ[15]. ліё мҰқлЎҖмқҳ кІҪмҡ°лҸ„ мҡ°мёЎ мҷёмқҙлҸ„ м•…м„ұмў…м–‘м—җ лҢҖн•ң л°©мӮ¬м„ м№ҳлЈҢ нӣ„ л°ҳлҢҖ мёЎ мҷёмқҙлҸ„м—җ м•…м„ұмў…м–‘мқҙ 추к°ҖлЎң л°ңмғқн•ҳмҳҖлҠ”лҚ°, мөңмҙҲ мЎ°мӮ¬лҗң мҙқ л°©мӮ¬м„ лҹүмқҙ 5,500 cGyлҘј мҙҲкіјн•ҳлҠ” 7,150 cGyмҳҖкі , к·ё нӣ„ м•Ҫ 1л…„мқҙ кІҪкіјн•ң нӣ„ л°ҳлҢҖ мёЎ мҷёмқҙлҸ„м—җ м•…м„ұмў…м–‘мқҙ л°ңмғқн•ң м җмқҖ л‘җкІҪл¶Җ л°©мӮ¬м„ мЎ°мӮ¬ нӣ„ мқҙм°Ём Ғ м•…м„ұмў…м–‘ л°ңмғқмқ„ ліҙкі н•ң мқҙм „мқҳ м—°кө¬л“Өм—җ л¶Җн•©н•ңлӢӨкі н• мҲҳ мһҲлӢӨ. 비лЎқ м •мң„м Ғ л°©мӮ¬м„ м№ҳлЈҢ кё°лІ•мқ„ мӮ¬мҡ©н•ҳкі 35нҡҢм—җ кұём№ң л¶„н• мЎ°мӮ¬лҘј мӢңн–үн•ҳмҳҖмқҢм—җлҸ„ л¶Ҳкө¬н•ҳкі л°ҳлҢҖ мёЎ мҷёмқҙлҸ„м—җ м•…м„ұмў…м–‘мқҙ л°ңмғқн•ң м җмқ„ кі л Өн• л•Ң мҷёмқҙлҸ„ м•…м„ұмў…м–‘м—җ лҢҖн•ң к·јм№ҳм Ғ л°©мӮ¬м„ м№ҳлЈҢлҘј мӢңн–үн• кІҪмҡ° лӢӨлҘё л¶Җмң„лЎңмқҳ л°©мӮ¬м„ мЎ°мӮ¬лҘј л§үкё° мң„н•ң м°ЁнҸҗм—җ к°Ғлі„н•ң мЈјмқҳлҘј кё°мҡёмқј н•„мҡ”к°Җ мһҲлӢӨкі мӮ¬лЈҢлҗңлӢӨ.
ліё мҰқлЎҖлҠ” мҷёмқҙлҸ„ м•…м„ұмў…м–‘мқҳ м–‘мёЎм„ұ л°ңмғқ к°ҖлҠҘм„ұмқ„ ліҙм—¬мЈјлҠ” мҰқлЎҖмқҙлӢӨ. мқјмёЎ мҷёмқҙлҸ„ м•…м„ұмў…м–‘мқҳ м№ҳлЈҢлҘј мҷ„лЈҢн•ң нӣ„ кІҪкіјкҙҖм°°мқ„ мӢңн–үн• л•Ң л°ҳлҢҖ мёЎ мҷёмқҙлҸ„м—җ лҢҖн•ң 진찰лҸ„ н•Ёк»ҳ мӢңн–үн• н•„мҡ”к°Җ мһҲмңјл©°, нҠ№нһҲ к·јм№ҳм Ғ л°©мӮ¬м„ м№ҳлЈҢлҘј мӢңн–үн•ң кІҪмҡ°м—җлҠ” л°ҳлҢҖмёЎ мҷёмқҙлҸ„лҘј нҸ¬н•Ён•ң лӢӨлҘё л‘җкІҪл¶Җ мҳҒм—ӯмқҳ мў…м–‘ л°ңмғқ к°ҖлҠҘм„ұмқ„ м—јл‘җм—җ л‘җкі л©ҙл°Җн•ң л‘җкІҪл¶Җ 진찰мқ„ мӢңн–үн• н•„мҡ”к°Җ мһҲмқ„ кІғмңјлЎң мӮ¬лЈҢлҗңлӢӨ.